(Estudo PE, EPS, Estudos de Eletrofisiologia)
Introdução ao procedimento
O que é um estudo eletrofisiológico?
Um estudo eletrofisiológico (estudo EP) é um procedimento invasivo que testa o sistema elétrico do coração. O sistema elétrico do coração gera o batimento cardíaco.
Durante um estudo de EP, um pequeno cateter plástico (tubo) é inserido através de uma veia da virilha (ou no pescoço, em alguns casos) e é inserido no coração, usando um tipo especial de raios-X, fluoroscopia chamado, para guiar o cateter. Uma vez que, no coração, os sinais eléctricos são enviados através do cateter para o tecido do coração para avaliar o sistema de condução eléctrico contido dentro do tecido do músculo do coração.
Existem várias maneiras pelas quais os estudos EP podem ser realizadas para ajudar no diagnóstico de anormalidades do sistema de condução eléctrica do coração. Por exemplo, uma disritmia / arritmia (um ritmo anormal) podem ser deliberadamente estimulada por um médico durante o estudo PE, de modo que o circuito eléctrico anormal subjacente pode ser identificada. Da mesma forma, a fim de avaliar a eficácia de um medicamento anti-arrítmico, pode ser feita uma tentativa de estimular a disritmia.
Mapeamento, um outro tipo de estudo PE, pode ser feito para localizar o ponto de origem de uma arritmia. Se um local é encontrado, que é a causa da arritmia, uma ablação (remoção da mancha por congelação ou ondas de radiofrequência aquecida) pode ser feito, que deve parar a arritmia.
Os resultados do estudo podem ajudar o médico a determinar outras medidas terapêuticas, como a inserção de um marca-passo ou desfibrilador implantável, adição ou alteração de medicamentos, realização de procedimentos de ablação adicionais, ou fornecer outros tratamentos.
Outros procedimentos relacionados que podem ser usados para avaliar o coração incluem repouso ou exercício eletrocardiograma (ECG), Holter, ECG de alta resolução, cateterismo cardíaco, radiografia de tórax, tomografia computadorizada (TC) do tórax, ecocardiograma, ressonância magnética (RM) do coração, exames de perfusão miocárdica, a angiografia de radionuclídeos, e exames cardíacos do CT. Por favor, veja estes procedimentos para informações adicionais.
Sistema de condução elétrica do coração
O coração é, em termos mais simples, uma bomba feita de tecido muscular. Como todas as bombas, o coração requer uma fonte de energia para poder funcionar. Ação de bombeamento do coração é regulada por um sistema de condução elétrica que coordena a contração das várias câmaras do coração.
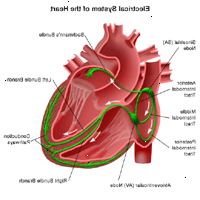
No coração, um estimulo eléctrico é gerado pelo nó sinusal (nó sinusal, ou nó SA), que é uma pequena massa de tecido especializado localizado no átrio direito (câmara superior direito) do coração.
O nó sinusal gera um estímulo elétrico regularmente em 60 a 100 vezes por minuto (para adultos) com menos de doenças normais. Este estímulo elétrico viaja para baixo através das vias de condução (semelhante ao modo como a eletricidade flui através de linhas de energia da usina para a sua casa) e faz com que as câmaras inferiores do coração se contrair e bombear sangue. O átrio esquerdo (as duas câmaras superiores do coração) direita e são estimulados primeiro e contrair um curto período de tempo antes que os ventrículos direito e esquerdo (as duas câmaras inferiores do coração). O impulso elétrico viaja a partir do nó sinusal para o nó atrioventricular (também chamado de nó AV), onde os impulsos são retardadas por um período muito curto, em seguida, continuar a descer a via de condução através do feixe de His para os ventrículos. O feixe de His divide em vias de direita e esquerda para fornecer estimulação elétrica para os ventrículos direito e esquerdo.
Quando um problema se desenvolve com o ritmo do coração, não pode ou não haver quaisquer sintomas. A presença de uma arritmia é normalmente determinada por um electrocardiograma (ECG). Um ECG é um dos procedimentos mais simples e mais rápidos utilizados para avaliar a atividade elétrica do coração. Ao colocar eletrodos em locais específicos do corpo (tórax, braços e pernas), um traçado da atividade elétrica pode ser obtida.
A atividade elétrica do coração é medida pela máquina de ECG, interpretado eletronicamente e impressos para informações do médico e mais interpretação.
Como problemas de ritmo afetar o coração?
Uma das disritmias cardíacas / arritmias mais comuns é batimentos ventriculares prematuros ou PVCs. PVCs são apenas o que soam como: os ventrículos batem mais cedo do que deveriam. Isto significa que o ventrículo está a contrair e bombear sangue antes do átrio acima tenha completamente bombeado o volume de sangue dentro do ventrículo. Na maioria das vezes, o PVC são inofensivos. Na verdade, quase todo mundo tem em um momento ou outro. No entanto, se ocorrer com demasiada frequência PVCs (mais do que várias vezes por minuto), o coração é incapaz de bombear um volume adequado de sangue para o corpo, o que pode causar sintomas como fraqueza, fadiga, palpitações, ou pressão sanguínea baixa.
Outros tipos de problemas de ritmo pode ter efeitos semelhantes. Problemas podem ocorrer quando o coração bate muito rápido, muito lento, ou com um ritmo irregular. Mas se o coração está a bater muito rápido, muito lenta ou muito irregular, os efeitos são muitas vezes o mesmo que um ou mais dos descritos acima. Alguns outros exemplos de problemas de ritmo incluem:
Fibrilação atrial. Ocorre quando os átrios bater de forma irregular e muito rápido
A fibrilação ventricular. Ocorre quando os ventrículos batem de forma irregular e muito rápido
Bradicardia. Ocorre quando o coração bate muito lento
Taquicardia. Ocorre quando o coração bate muito rápido
Bloqueio cardíaco. Ocorre quando o sinal elétrico é atrasada ou bloqueada depois de deixar o nó SA. Existem vários tipos de blocos de coração, e cada um tem um traçado de ECG distintivo.
Alguns disritmias, no entanto, ocorrer apenas intermitentemente, e não pode ser visto em um ECG de rotina ou mesmo de um tipo mais sofisticado de ECG, tal como um ECG de alta resolução ou de um monitor de Holter procedimento (uma gravação prolongada do ritmo cardíaco durante 24 horas ou mais). Se o médico suspeitar de um problema com o sistema de condução do coração e não pode diagnosticar adequadamente o problema com outros testes ou procedimentos, em seguida, ele ou ela também pode decidir que um estudo eletrofisiológico é apropriado.
Razões para o procedimento
Um estudo PE pode ser realizada pelos seguintes motivos:
Para avaliar um paciente sintomático (um paciente com tontura, desmaios, fraqueza, palpitação ou outros sintomas) para um problema de ritmo quando outros testes não-invasivos foram inconclusivos
Para localizar a origem de um problema de ritmo
Para avaliar a eficácia do medicamento (s) administrado para tratar um problema de ritmo
Para avaliar a eficácia de um pacemaker
Pode haver outras razões para o seu médico para recomendar um estudo eletrofisiológico.
Riscos do procedimento
Possibilidades de um estudo PE incluem, mas não estão limitados a, o seguinte:
Estimulação de problemas de ritmo mais graves
Hemorragia no local da inserção do cateter (s)
Os danos no vaso no local da inserção do cateter (s)
A infecção do local do cateter (s)
A perfuração do coração (raro)
Você pode querer perguntar ao seu médico sobre a quantidade de radiação a partir da fluoroscopia utilizados durante o procedimento e os riscos relacionados com a sua situação particular. É uma boa idéia para manter um registro de sua história de exposição à radiação, como verificações anteriores e outros tipos de raios-X, para que você possa informar o seu médico. Os riscos associados com a exposição à radiação pode ser relacionado com o número cumulativo de exames de raios X e / ou tratamentos ao longo de um longo período de tempo.
Se estiver grávida ou suspeitar que pode estar grávida, você deve notificar seu médico devido ao risco de lesão para o feto a partir de um estudo de EP. A exposição à radiação durante a gravidez pode levar a defeitos congênitos. Se você está amamentando, ou a amamentação, você deve notificar o seu prestador de cuidados de saúde.
Os pacientes que são alérgicas ou sensíveis a medicamentos ou látex devem notificar seu médico.
Para alguns pacientes, tendo que se encontram ainda na mesa de procedimento para a duração do processo pode causar algum desconforto ou dor.
Pode haver outros riscos, dependendo da sua doença médica específica. Certifique-se de discutir quaisquer preocupações com o seu médico antes do procedimento.
Antes do procedimento
O seu médico irá explicar o procedimento para você e lhe oferecer a oportunidade para fazer qualquer pergunta que você possa ter sobre o procedimento.
Você será solicitado a assinar um termo de consentimento que dá sua permissão para fazer o teste. Leia cuidadosamente o formulário e fazer perguntas se algo não está claro.
Avise seu médico se você é sensível ou é alérgico a algum medicamento, iodo, látex, fita ou agentes anestésicos (locais e gerais).
Você vai precisar estar em jejum por um determinado período de tempo antes do procedimento. O seu médico irá informá-lo quanto tempo em jejum, geralmente durante a noite.
Se estiver grávida ou suspeitar que pode estar grávida, você deve notificar o seu médico.
Avise seu médico se você tem algum piercing no peito e / ou abdômen.
Notificar o seu médico de todos os medicamentos (prescrição e over-the-counter) e suplementos de ervas que você está tomando.
Avise seu médico se você tem doença da válvula do coração, como você pode precisar de receber e antibióticos antes do procedimento.
Avise seu médico se você tem uma história de distúrbios hemorrágicos ou se você estiver tomando qualquer anticoagulante (sangue-desbaste) medicações, aspirina ou outros medicamentos que afetam a coagulação do sangue. Pode ser necessário para deter alguns desses medicamentos antes do procedimento.
O seu médico pode pedir um exame de sangue antes do procedimento para determinar quanto tempo leva o seu sangue a coagular. Outros exames de sangue pode ser feito também.
Avise seu médico se você tem um pacemaker.
Se um sedativo é dada antes do procedimento, você pode precisar de alguém para dirigir a sua casa depois.
A área ao redor da inserção do cateter (virilha) pode ser raspada.
Com base na sua doença médica, o médico pode solicitar outros preparação específica.
Durante o procedimento
Um estudo EP pode ser realizada em regime de ambulatório ou como parte de sua estadia em um hospital. Os procedimentos podem variar de acordo com a sua doença e as práticas do seu médico.
Geralmente, um estudo EP segue este processo:
Você será solicitado para remover qualquer jóias ou outros objetos que possam interferir com o processo.
Você será solicitado para remover roupas e será dado um vestido para vestir.
Você será solicitado a esvaziar a bexiga antes do procedimento.
An (IV) linha intravenosa será iniciado em sua mão ou braço antes do procedimento para a injeção de medicamentos e administrar fluidos IV, se necessário.
Você será colocado em decúbito dorsal (de costas) na mesa de procedimento.
Você será conectado a um monitor ECG que registra a atividade elétrica do coração e monitora o coração durante o procedimento usando pequenos eletrodos adesivos. Seus sinais vitais (freqüência cardíaca, pressão arterial, freqüência respiratória, e nível de oxigenação) será monitorado durante o procedimento.
Pode haver várias telas de monitores, mostrando seus sinais vitais e as imagens do cateter a ser movido através do corpo para o coração.
Você receberá um medicamento sedativo em sua IV antes do procedimento para ajudar a relaxar. No entanto, você provavelmente vai permanecer acordado durante o procedimento.
Seus pulsos abaixo do local IV, podem ser controlados e com um marcador para que a circulação para o membro abaixo do local pode ser verificada após o procedimento.
Um anestésico local vai ser injectado na pele, no local de inserção. Você pode sentir um pouco de picadas no local por alguns segundos após o anestésico local é injetado.
Uma vez que o anestésico local tem tido efeito, uma bainha, ou introdutor, vai ser inserido no vaso sanguíneo. Este é um tubo de plástico através do qual o cateter vai ser inserido no vaso sanguíneo e avançado para dentro do coração.
Um ou mais cateteres vai ser inserido através da bainha para dentro do vaso sanguíneo. O médico irá avançar o cateter ao longo do vaso sanguíneo para o lado direito do coração. Fluoroscopia (um tipo especial de raios-X que é exibida no monitor de TV), pode ser utilizado para auxiliar no avanço do cateter para o coração.
Depois que o médico tem o cateter (s) colocado corretamente, o teste elétrico começará enviando muito pequenos impulsos elétricos para certas zonas do coração. Se ocorrer uma disritmia, você pode começar a sentir tonturas ou vertigens. Medicação será dado na sua IV para o tratamento da arritmia. Alternativamente, um choque será entregue para parar a arritmia. Você vai ser sedado antes de este tipo de choque é dado.
Se uma determinada área de tecido se encontra a ser a causa de uma arritmia, o médico pode efectuar uma ablação para eliminar o tecido. Isso é feito com as ondas de rádio (ablação por radiofreqüência) ou cryothermy (crioablação). A energia é entregue através do cateter para o tecido.
Se você notar qualquer desconforto ou dor, como dor no peito, pescoço ou dor no maxilar, dor nas costas, dor no braço, falta de ar ou dificuldade em respirar, que o médico sabe.
Uma vez que o procedimento tenha sido completado, o cateter (s) irá ser removido do local de inserção. O médico assistente ou um manterá a pressão sobre o local de inserção, de modo que o sangue pode começar a formar um coágulo no local e parar a hemorragia.
Uma vez que o sangramento cessou, uma ligadura irá ser colocada no local.
Você será assistida para deslizar da mesa em uma maca para que você possa ser levado para a área de recuperação. NOTA: Se a inserção foi na virilha, você não terá permissão para dobrar a perna por algumas horas. Para ajudá-lo a se lembrar de manter a perna reta, o joelho da perna afetada pode ser coberta com um lençol e as extremidades será dobrado sob o colchão em ambos os lados da cama para formar um tipo de apoio solta.
Após o procedimento
No hospital
Após o procedimento, você pode ser levado para a sala de recuperação para observação ou retornou ao seu quarto de hospital. Você continuará a ser plana na cama por algumas horas após o procedimento. A circulação e sensação do membro onde o cateter foi inserido vai ser monitorizado. A enfermeira irá monitorar seus sinais vitais, o local de inserção e circulação / sensação na perna ou no braço afetado.
Você deve informar imediatamente o seu enfermeiro se você sentir qualquer dor no peito ou sensação de aperto ou qualquer outra dor, assim como todos os sentimentos de calor, sangramento ou dor no local da inserção em sua perna ou braço.
Bedrest pode variar de duas a seis horas, dependendo da sua doença específica.
Em alguns casos, a bainha introdutora pode ou ser deixado no local de inserção. Se assim for, o período de repouso absoluto será prolongada até a bainha é removida. Após o revestimento é removido, você pode ser dada uma refeição ligeira.
Você pode ser dado analgésicos para a dor ou desconforto relacionado com o local de inserção ou ter que ficar na posição horizontal e ainda por um período prolongado.
Você pode retomar a sua dieta habitual após o procedimento, a menos que o seu médico decida em contrário.
Após o período especificado de repouso tenha sido concluída, você pode sair da cama. A enfermeira irá ajudá-lo a primeira vez que você se levantar, e irá verificar a sua pressão arterial, enquanto você está deitado na cama, sentado e em pé. Você deve mover-se lentamente ao levantar-se da cama para evitar tonturas do longo período de repouso absoluto.
Quando tiver concluído o período de recuperação, você pode ser descarregada para a sua casa, a menos que o seu médico decida em contrário. Se este procedimento foi realizado em regime de ambulatório, você deve ter outra pessoa te levar para casa.
Em casa
Uma vez em casa, você deve monitorar o local de inserção de sangramento, dor incomum, inchaço e descoloração anormal ou mudança de temperatura em ou perto do local da injeção. Um pequeno hematoma é normal. Se você notar uma quantidade constante ou grande de sangue no local que não pode ser contido com um pequeno curativo, informe o seu médico.
Será importante para manter o local da inserção limpo e seco. O seu médico lhe dará instruções específicas de banho.
Você pode ser aconselhados a não participar de quaisquer atividades extenuantes. O seu médico irá instruí-lo sobre quando você pode retornar ao trabalho e retomar suas atividades normais.
Notificar o seu médico para relatar qualquer das seguintes opções:
Febre e / ou arrepios
O aumento da dor, vermelhidão, inchaço ou sangramento ou outro drenagem do local de inserção
Frieza, dormência e / ou formigamento, ou outras alterações na extremidade afetada
Dor no peito / pressão, náuseas e / ou vômitos, sudorese profusa, tonturas e / ou desmaio
Seu médico pode lhe fornecer instruções adicionais ou alternativos após o procedimento, dependendo da sua situação particular.
Recursos on-line
O conteúdo fornecido aqui é apenas para fins informativos, e não foi concebido para diagnosticar ou tratar um problema de saúde ou doença, ou substituir o conselho médico profissional que você recebe de seu médico. Por favor, consulte o seu prestador de cuidados de saúde com todas as perguntas ou preocupações que você possa ter em relação a sua doença.
Esta página contém links para outros sites com informações sobre este procedimento e doenças de saúde relacionados. Esperamos que você ache esses sites úteis, mas lembre-se que não controla ou endossa as informações apresentadas nesses sites, nem esses sites endossa as informações contidas aqui.
Academia Europeia de Cardiologia
National Heart, Lung, and Blood Institute (NHLBI)
