Você está tendo problemas de memória que parecem ir além do ordinário, ou você vê isso acontecer com alguém que você ama? Há outras dificuldades, como se esforçando para acompanhar uma conversa ou encontrar a palavra certa, ficando confuso em novos lugares, ou botching tarefas que antes vinham com facilidade? Todo mundo tem essas experiências às vezes, mas se acontecer regularmente, eles podem ser os primeiros sinais da doença de Alzheimer.
As greves doença medo nos corações das pessoas, e com razão. É a principal causa de demência, uma doença cerebral que rouba das pessoas sua função cognitiva e, eventualmente, de seus mesmos. Cerca de 5,2 milhões de pessoas têm a doença de Alzheimer. É a sexta maior causa de morte na Europa. Não há cura, os tratamentos atuais e aliviar os sintomas temporariamente na melhor das hipóteses. No entanto, muitas drogas novas estão sob investigação, e os primeiros tratamentos que alteram a doença pode tornar-se disponível nos próximos anos. Enquanto isso, a cuidar de alguém com a doença de Alzheimer é um dos trabalhos mais difíceis do mundo. É estressante, física e emocionalmente desgastante, e muito caro.
As informações contidas neste guia inclui ajuda para familiares e cuidadores, bem como para as pessoas com doença de Alzheimer. Como a doença é progressiva, lidar com isso requer previsão e planejamento prévio cuidadoso. Isto inclui a obtenção de documentos financeiros e jurídicos, a fim, investigando opções de cuidados de longo prazo, e determinar quais serviços são cobertos pelo seguro de saúde e Medicare. As pessoas nos estágios iniciais da doença de Alzheimer, muitas vezes podem ser parceiros nesse planejamento.
Neste relatório, você vai aprender sobre estes e outros aspectos da doença de Alzheimer:
o processo cerebral destrutiva que causa sintomas
tecnologia de imagem cerebral que pode diagnosticar a doença de Alzheimer precoce, melhorando as oportunidades para a gestão dos sintomas
descobertas que podem um dia parar de atacar a doença de Alzheimer no cérebro
fatores que aumentam ou podem reduzir o risco para a doença
técnicas para gerenciar o atendimento de pessoas com Alzheimer
planejamento jurídico e financeiro e as opções de cuidados de longa duração.
Esta informação é projetado para ajudar a aliviar o estresse da doença de Alzheimer. Com planejamento, paciência, conhecimento e apoio, você pode melhor responder aos desafios colocados por esta doença e melhorar a qualidade de sua vida ea de seus entes queridos.
O que é a doença de alzheimer?
A doença de Alzheimer é uma doença degenerativa do cérebro que resulta em perda de memória, dificuldade de raciocínio, dificuldade em encontrar a palavra certa quando se fala e alterações de personalidade (ver "Os sinais de alerta da doença de Alzheimer"). Seu curso é marcado por uma contínua perda de neurônios (células nervosas) e suas conexões com outros neurônios (sinapses) que são cruciais para a memória e outras funções mentais. Na doença de Alzheimer avançado, a dramática perda de neurónios do cérebro provoca a encolher (ver Figura 1). Os níveis de substâncias químicas do cérebro conhecidas como neurotransmissores, que carregam mensagens complexas e para trás entre bilhões de células nervosas, também são diminuídos. Depois que os sintomas aparecem pela primeira vez, as pessoas vivem em qualquer lugar de dois a 20 anos em um estado cada vez mais dependente que cobra um pedágio emocional, físico e econômico impressionante sobre as famílias.
Não há cura ou meio comprovado de prevenção. Mas o diagnóstico precoce é importante porque as drogas estão disponíveis, que podem estabilizar temporariamente atrasar ou agravamento dos sintomas cognitivos, e que funcionam melhor nas fases iniciais da doença.
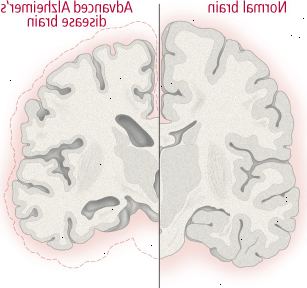
Figura 1: mudanças no cérebro na doença de Alzheimer
A perda massiva de células do cérebro que ocorre na doença de Alzheimer avançado do cérebro provoca a murchar e encolher, como mostrado nestas fatias transversais, através do meio do cérebro entre as orelhas. No cérebro de Alzheimer, a camada externa (córtex) encolhe, áreas envolvidas no pensamento, planejamento e lembrando danificar. O hipocampo, uma estrutura que desempenha um papel vital na formação da memória, é uma das áreas mais atingidas (veja a Figura 6). |
Razões para a esperança
No entanto, há razões para esperança. Resultados promissores de pesquisas sobre o cérebro de base ampla fizeram pesquisadores de Alzheimer otimista sobre as perspectivas para a melhoria do tratamento e prevenção. Intensos esforços desde a década de 1980 avançaram compreensão dos cientistas sobre as mudanças químicas que ocorrem dentro do cérebro. Principais descobertas têm abriu o caminho para as empresas farmacêuticas para iniciar o desenvolvimento de compostos que podem bloquear curso destrutivo da doença e curar o paciente. Também há esperança de que algum dia os cientistas vão criar uma vacina para prevenir e até mesmo tratar a doença de Alzheimer (ver "vacina contra a doença de Alzheimer").
Estas perspectivas são excitantes, mas eles ainda estão muito longe de proporcionar alívio para os cerca de 26,6 milhões de pessoas no mundo que atualmente têm a doença de Alzheimer. A boa notícia é que a ciência tem dado prestadores de cuidados de saúde uma melhor compreensão das maneiras de melhorar o dia-a-dia de pessoas com Alzheimer. E esta consciência crescente produziu um número crescente de grupos de apoio e serviços comunitários em todo o país para aliviar o isolamento das famílias e ajudar a aliviar o fardo de cuidar de pessoas com doença de Alzheimer em casa.
Uma história surpreendente
A profissão de médico usado para considerar a doença de Alzheimer uma doença rara que atingiu na meia-idade. Essa hipótese foi baseada em um relatório publicado em 1907 por um médico alemão chamado Alois Alzheimer. Durante a autópsia, Alzheimer descobriu alterações microscópicas - incluindo neurônios anormais, fibras emaranhadas e clusters de terminações nervosas - no cérebro de um paciente de 51 anos de idade que morreu de demência progressiva. O relatório chamou a atenção dentro da comunidade médica, e, posteriormente, demência progressiva em uma pessoa com menos de 65 foi chamado de "doença de Alzheimer."
Os médicos costumavam acreditar demência em pessoas com mais de 65 anos foi causado pela aterosclerose cerebral ("endurecimento" das artérias do cérebro), e foi rotulado de "demência senil". (Senil significa simplesmente "velho", e demência é, literalmente, "privado da mente"). Mas as atitudes começaram a mudar na década de 1970. Evidência de acumulação de necropsia sugerem que a doença de Alzheimer foi, na verdade, a causa mais comum de demência nos idosos. Porque as pessoas estavam vivendo mais, os profissionais de saúde e funcionários eleitos da mesma forma estavam prestando mais atenção aos problemas da população idosa. Como resultado, o Instituto Nacional do Envelhecimento foi criada em 1974, com um de seus principais objetivos para conduzir e apoiar a investigação sobre a perda de memória.
Com a publicação dos critérios de diagnóstico para outras demências irreversíveis Alzheimer e 1984, os médicos começaram a diagnosticar a doença com mais freqüência. Enquanto isso, a Associação de Alzheimer, fundada em 1979, começou a sensibilizar a opinião pública sobre a doença.
Os sinais de alerta da doença de AlzheimerDificuldade em lembrar as coisas. Num primeiro momento, apenas a memória de curto prazo podem ser afetados. O indivíduo pode esquecer um compromisso ou o nome de um novo conhecido. Ela também pode esquecer onde deixou as coisas, ou ela pode deixar as coisas em lugares estranhos (por exemplo, colocando os sapatos no microondas). Eventualmente, memória de longo prazo também é prejudicada, eo indivíduo pode não reconhecer membros da família. Humor ou alterações de personalidade. A pessoa pode de repente tornar-se irritado ou triste, sem motivo aparente. Ou alguém que foi social e de saída pode tornar-se retirado. A pessoa também pode se tornar teimoso ou desconfiado. A depressão também acompanha frequentemente a doença de Alzheimer, trazendo sintomas como perda de interesse em um hobby ou atividade favorita, uma mudança no apetite, insônia ou dormir demais, falta de energia, e desesperança. Problemas para completar tarefas comuns. Tarefas simples que, uma vez causados nenhuma dificuldade pode tornar-se muito mais desafiador. Por exemplo, o indivíduo pode esquecer como usar o forno, trancar a porta, ou se vestir. Dificuldade em expressar pensamentos. É comum que as pessoas com doença de Alzheimer a ter problemas com a linguagem. O indivíduo pode tentar descrever um objeto ao invés de usar seu nome - por exemplo, referindo-se ao telefone como "campainha" ou "aquela coisa que eu chamo de pessoas com". Leitura ou escrita também pode ser prejudicada. Julgamento prejudicada. O indivíduo pode ter dificuldade para tomar decisões, resolver problemas, ou planejamento. Por exemplo, ele pode não ser mais capaz de equilibrar um talão de cheques ou pagar contas. Desorientação. Nós todos sabemos o que é estar dirigindo e esquecer momentaneamente para onde estamos indo. Mas aqueles com doença de Alzheimer podem se perder no seu próprio bairro. Eles também podem perder o controle de datas e hora. Comportamento incomum. O indivíduo pode passear, tornar-se agitado, esconder as coisas, usar muito poucas ou muitas roupas, tornar-se excessivamente desconfiado, se envolver em comportamentos de risco, ou usar linguagem chula. |
Os números de crescimento
O risco de doença de Alzheimer aumenta progressivamente com a idade. Uma em cada oito pessoas com idades entre 65 e mais velhos é afetado, e quase metade dos que vivem a 85 anos têm a doença de Alzheimer.
Claro, a doença de Alzheimer afeta um número muito maior de pessoas, por isso tem um preço sobre os entes queridos, bem como aqueles com a doença. Com o envelhecimento da Europa, a doença de Alzheimer é um problema crescente nacional. Hoje, cerca de 5,2 milhões de pessoas têm a doença de Alzheimer. Se não houver tratamento eficaz ou meios de prevenção for encontrado, esse número pode subir tão alto quanto 16 milhões em 2050.
A maioria das pessoas com doença de Alzheimer são cuidadas em casa por cônjuges ou outros membros da família, muitas vezes, por 10 anos ou mais. Em muitos casos, isso resulta em problemas financeiros, bem como emocional. O peso para a sociedade também é elevado. O custo anual estimado para a doença de Alzheimer é de cerca de 115€ bilhões nacionalmente. Esse número inclui tanto os custos diretos para o Medicare eo Medicaid, bem como os custos indiretos para as empresas para os funcionários que são responsáveis para as pessoas com doença de Alzheimer. Mas ele não inclui o custo da assistência pago pelo Departamento de Assuntos dos Veteranos dos EUA, por cuidados de saúde privado e seguro de cuidados de longo prazo, ou outros contribuintes públicos e privados.
É o esquecimento ou demência?
Independentemente da idade, todo mundo experimenta episódios ocasionais de esquecimento. Muitas pessoas temem que um número crescente de tais lapsos são um sinal certo da doença de Alzheimer, mas há diferenças importantes entre simples esquecimento e demência (ver Tabela 1). Um terceiro estado, chamado transtorno cognitivo leve, cai entre a função de memória normal e demência. As pessoas com transtorno cognitivo leve estão em maior risco de desenvolver demência.
Tabela 1: o envelhecimento normal ou demência? | |
Os médicos costumam usar uma tabela como esta para ajudar a diferenciar entre o envelhecimento normal ea demência. | |
O envelhecimento normal | Demência |
Preservado independência nas atividades diárias | Dependência crítica dos outros para importantes atividades da vida diária |
A pessoa se queixa de perda de memória, mas pode fornecer detalhes consideráveis sobre os incidentes do esquecimento | A pessoa se queixa de problemas de memória somente se especificamente solicitado, não consigo me lembrar casos em que a perda de memória era perceptível |
O indivíduo está mais preocupado com alegado esquecimento de familiares próximos são | Fechar os membros da família estão muito mais preocupados com incidentes de perda de memória do que o indivíduo |
Memória recente para eventos importantes, assuntos e conversas não seja prejudicada | Memória recente para eventos e capacidade de conversar são ambos visivelmente prejudicada |
Dificuldades de apuramento palavra ocasionais | Pausas de apuramento palavra freqüentes e substituições |
Pessoa não se perde em território familiar, pode ter que fazer uma pausa por um momento para se lembrar caminho | Pessoa se perde em território familiar ao caminhar ou dirigir; pode levar horas para voltar para casa |
Individual opera aparelhos comuns, mesmo sem vontade de aprender a operar os novos dispositivos | A pessoa não pode operar aparelhos comuns; incapaz de aprender a operar os novos aparelhos até mesmo simples |
No declínio nas habilidades sociais interpessoais | A perda de interesse em atividades sociais; socialmente comportamentos inadequados |
Desempenho normal nos exames do estado mental, em relação à educação e à cultura do indivíduo | Desempenho abaixo do normal nos exames do estado mental de formas não explicadas por fatores educacionais ou culturais |
Esquecimento normal
Esquecimento normal não é nem progressista nem incapacitante. Tais problemas de memória são susceptíveis à tona quando você está sob estresse, cansado, doente, distraído, ou sobrecarregado. Normalmente, você se lembrar da informação esquecido depois. Como a maioria das pessoas, você provavelmente contar com lembretes escritos e outras técnicas de memória de corrida para superar esse tipo de esquecimento.
Um certo aumento no esquecimento parece ser um subproduto normal do envelhecimento e é talvez um resultado de alterações no cérebro que começam em torno de 50 anos de idade, como por exemplo uma perda gradual de receptores em células cerebrais e um declínio em certos neurotransmissores. Os pesquisadores discordam sobre o quanto a deterioração é normal.
É importante notar que a perda de memória não é inevitável, no entanto. Há muitas coisas que você pode fazer para preservar ou aguçar a sua memória, incluindo a aprendizagem de técnicas que aumentam a memória, reduzir o estresse e melhorar suas técnicas de organização (por exemplo, sempre anotando compromissos ou ter um local designado para os pertences, como chaves e óculos). Também é importante para desafiar regularmente a sua mente com atividades como ler, fazer palavras cruzadas, jogar xadrez, ou tendo aulas. Especialistas acreditam que esses tipos de atividades ajudam a construir e manter as sinapses, os pequenos espaços entre os neurônios que lhes permitam comunicar com o outro.
Muito declínio mental relacionado com a idade é devido a má visão ou audição, doenças cardiovasculares, diabetes, distúrbios do sono, abuso de álcool, depressão ou medicamentos que interferem com os processos mentais. Abordar estas doenças também podem fazer a diferença. Na análise final, muda as pessoas vêem em si mesmos ou um parente são muito mais propensos a ser sinais de algum outro problema de saúde, e não de demência precoce.
Comprometimento cognitivo leve
Comprometimento cognitivo leve (MCI) é considerado um estado de transição entre o esquecimento normal e demência. Pelo menos um cognitiva (pensamento) de domínio - geralmente memória - está abaixo do normal ou em declínio. Quando a memória é afetada, a doença é chamada amnésico MCI. Embora algumas pessoas com MCI permanecer estável ou até mesmo melhorar, os estudos mostram que a maioria, especialmente aqueles com amnésico MCI, eventualmente, desenvolver demência.
Pesquisadores que examinaram o tecido cerebral removido durante autópsias forneceram evidências de que certas alterações anatômicas indicadores podem ser a base desta progressão. Conforme relatado na revista Archives of Neurology, em 2006, os pesquisadores descobriram que o cérebro de pessoas com amnésico MCI têm mais das alterações anormais associadas à doença de Alzheimer do que aqueles das pessoas normais, mas as mudanças não foram tão extensa como os encontrados em pacientes com doença de Alzheimer doença.
MCI se torna mais comum com a idade e afeta 3% a 22% das pessoas com mais de 65 anos. Cerca de 10% a 15% das pessoas com MCI progredir para demência cada ano. Um relatório de 2007 em Neurologia descobriu que pessoas com MCI que também mostraram sinais de ansiedade (como situações sociais preocupantes e evitando persistentes) foram cerca de duas vezes mais chances de progredir para a doença de Alzheimer dentro de três anos, em comparação com as pessoas com MCI, mas sem sintomas de ansiedade.
Uma pessoa que tem MCI é capaz de exercer actividades diárias sem dificuldade, mas um subconjunto específico de habilidades cognitivas pode ser diminuída. Em particular, alguém com MCI podem apresentar alguns dos seguintes sinais:
crescente dificuldade com a memória ou, em alguns casos, os problemas sutis em outros domínios cognitivos, como a linguagem, atenção, habilidades espaciais, e resolução de problemas
confirmação de comprometimento nos testes neuropsicológicos, muitas vezes manifestando-se como dificuldade de aprendizagem e memória tardia de informações em comparação com outras pessoas da mesma idade e nível de escolaridade, em alguns casos, a memória é normal, mas é menos confiável do que costumava ser.
Ainda afiada depois de todos esses anos?Por vezes, o que parece ser um problema de memória pode simplesmente reflectir uma velocidade de processamento mais lento. Comparações de jovens e mais velhos pontuação das pessoas sobre a memória, aprendizado e testes de inteligência sugerem que agudeza mental diminui apenas ligeiramente com a idade. Mas se tais comparações são válidas é questionável porque testes cronometrados pode favorecer a pessoa mais jovem. Processamento de informação da pessoa mais velha é um pouco mais lento: em um estudo, os idosos levaram de 20 a 40 milésimos de segundo mais longo do que as pessoas mais jovens para detectar lacunas em círculos. Assim, as pontuações mais baixas das pessoas idosas pode simplesmente refletir uma desaceleração de suas respostas, e não uma redução da sua agudeza mental. As pessoas podem exigir mais tempo e esforço para aprender novas informações à medida que envelhecem, mas uma vez que aprenderam, eles mantê-la, bem como as pessoas mais jovens. Em termos práticos, o pensamento ligeiramente mais lenta, não é necessariamente uma desvantagem. Ela pode realmente refletir fundamentação mais completa e resultam em menos erros. |
Demência
Com demência, perda de memória é grave o suficiente para interferir com a capacidade de alguém de funcionamento social e no trabalho. O tipo mais comum de demência é a doença de Alzheimer, mas há muitos outros tipos, incluindo a degeneração frontotemporal lobar, demência com corpos de Lewy e demência vascular (que é causada por múltiplos acidentes vasculares cerebrais que interrompem o fluxo de sangue ao cérebro). Estes são alguns sinais de demência:
Função intelectual caiu de um nível anterior. Esta mudança na capacidade mental diferencia demência de retardo mental.
A pessoa está consciente e alerta, o que diferencia a demência de delírio.
Mais de um tipo de pensamento é afetado. Além de memória, pelo menos, um dos seguintes também é prejudicada: personalidade, pensamento abstrato, julgamento, uso da linguagem, a capacidade de executar tarefas físicas complexas, ou a capacidade de reconhecer objetos ou pessoas. Conhecido como comprometimento cognitivo global, esta característica distingue demência não só do mero esquecimento, mas também de doenças tais como a amnésia (apenas a perda de memória) e défices de fala (causada por acidente vascular cerebral, por exemplo).
Reconhecer os sintomas
A doença de Alzheimer geralmente não é diagnosticada em estágios iniciais, mesmo em pessoas que visitam seus médicos de cuidados primários com queixas de memória. Uma razão é que as pessoas e suas famílias geralmente não relatar os sintomas. Eles podem confundi-los com sinais normais do envelhecimento. Os sintomas podem surgir de forma gradual que a pessoa afetada não reconhecê-los. Ou a pessoa pode estar ciente de alguns sintomas, mas não medem esforços para escondê-los.
Reconhecendo os sintomas precoce é fundamental, pois o diagnóstico precoce permite que o indivíduo e os membros de sua ou de sua família para planejar o futuro. Se você ou um ente querido está enfrentando algum dos seguintes sintomas, consulte o médico.
Perda de memória progressiva
Esta é a característica da doença de Alzheimer. Inicialmente, apenas a memória de curto prazo é prejudicada, ea pessoa simplesmente parece esquecido. Mas porque a memória de curto prazo é essencial para a absorção de novas informações, o comprometimento em breve interfere com a capacidade de interagir socialmente e realizar o trabalho de alguém. Memória de longo prazo podem ser retidos por mais tempo, muitas vezes em grande detalhe, mas torna-se fragmentada como a doença progride. Toward a fase final, as pessoas com doença de Alzheimer pode ser incapaz de recordar os seus próprios nomes.
Declínio nas habilidades cognitivas
Estes são os "pensantes" atividades de raciocínio - a resolução de problemas, tomada de decisões, julgamento exercício, e assim por diante. Comprometimento das funções cognitivas pode começar sutilmente como mau desempenho de uma atividade, uma vez que a pessoa fez bem. Julgamento pobre e falta de discernimento pode levar a acidentes.
No início da doença, os indivíduos podem facilmente perder a noção do tempo, mais tarde, a sua desorientação torna-se mais pronunciada e se estende a lugares e pessoas. O sentido do tempo se torna mais distorcida que a doença progride, e as pessoas podem insistir que é hora de sair imediatamente depois de chegar a um lugar ou pode queixar-se de não ter sido alimentado, logo que uma refeição terminou.
Alterações de humor e personalidade
Essas mudanças são muitas vezes a evidência mais convincente para as famílias que algo está errado. Apatia é comum, e muitas pessoas perdem o interesse em suas atividades habituais. Uma pessoa pode tornar-se retirado, irritável, ou inexplicavelmente hostil.
A depressão também pode acompanhar a doença de Alzheimer, em parte como resultado de mudanças químicas no cérebro causada pela doença em si e em parte como uma reação psicológica compreensível para a perda de habilidades mentais. Os sintomas da depressão incluem perda de interesse em atividades antes prazerosas, alterações no apetite, que por vezes leva à perda de peso ou ganho, a mudança no padrão de sono (insônia ou dormir demais ou), perda de energia e sentimentos de inutilidade. As pessoas com doença de Alzheimer, porém, raramente têm sentimentos de culpa ou pensamentos suicidas, que são muitas vezes sintomas de depressão excessiva.
Afasia
Este termo médico descreve uma deficiência na utilização e compreensão da linguagem. Porque fala, escrita, leitura e compreensão da fala envolvem diferentes áreas do cérebro e as redes nervosas diferentes, afasia pode ser irregular, com algumas habilidades retida por mais tempo do que outros. Por exemplo, uma pessoa pode ser capaz de reconhecer palavras escritas na perfeição e ainda não conseguem compreender seus significados.
Normalmente, afasia começa com dificuldades de apuramento da palavra. Incapaz de pensar nas palavras certas, uma pessoa pode tentar encobrir com descrições prolixos que não conseguem chegar ao ponto, ou ele ou ela pode com raiva se recusam a discutir o assunto. Substituindo uma palavra de som semelhante ("errado" em vez de "anel") ou uma palavra relacionada ("ler" em vez de "livro") é comum. A pessoa pode divagar, amarrando frases juntos, sem expressar qualquer pensamento real, ou pode esquecer tudo, mas algumas palavras (o que ele ou ela pode repetir uma e outra). Em muitos casos, todas as habilidades de linguagem são perdidos como demência se torna grave, e os indivíduos tornam-se mudo.
Agnosia
A capacidade de processar informações sensoriais se deteriora, causando agnosia, um distúrbio na percepção. Incapaz de compreender o significado do que vêem, as pessoas com agnosia pode executar em mobiliário. Eles podem acreditar que um dos cônjuges é um impostor, se assustam por sons comuns, ou deixar de reconhecer o seu próprio reflexo em um espelho. Agnosia pode contribuir para um comportamento inadequado, como urinar em um cesto de lixo.
Apraxia
A incapacidade de executar as habilidades motoras básicas, como andar, vestir e comer uma refeição é conhecido como apraxia. Isto é completamente diferente de fraqueza ou paralisia causada por um acidente vascular cerebral. Uma pessoa com apraxia literalmente esquecido como executar essas atividades. Normalmente, a apraxia desenvolve gradualmente, mas em alguns casos, ele começa abruptamente. Apraxia pode ser evidente em primeira mão movimentos finos, aparecendo em letra ilegível e falta de jeito em abotoar a roupa, mas, eventualmente, a capacidade de mastigar, andar ou sentar-se em uma cadeira está perdido.
Problemas de comportamento
Mudanças no comportamento problemáticos são uma característica comum da doença. Exemplos incluem a ser teimoso, resistindo cuidado, recusando-se a desistir de atividades inseguras, andando ou a torcer, vagando, usando linguagem obscena ou abusiva, roubar, esconder as coisas, se perder, se envolver em comportamento sexual impróprio, urinar em locais inadequados, usando também poucas ou muitas roupas, comer objetos inadequados, caindo cigarros acesos, e assim por diante. Um determinado comportamento pode desaparecer como habilidades de um paciente se deteriorar ainda mais (por exemplo, o abuso verbal diminui à medida que progride afasia), apenas para ser substituído por novos problemas.
Reação catastrófica
Uma forte resposta emocional de um problema menor é outro sintoma da doença. Reações catastróficas pode envolver chorando desconsoladamente, gritando, xingando, ritmo agitado, recusando-se a participar de uma atividade, ou riscando a outra pessoa. Os gatilhos comuns incluem fadiga, stress, desconforto, ea incapacidade de compreender a situação. Essencialmente, uma reação catastrófica é a resposta de uma pessoa oprimido, com medo que se sente encurralado e está tentando proteger de si próprio. O comportamento é causado por disfunção cerebral e é em grande parte fora do controle da pessoa.
Sundowning
Este termo refere-se a problemas de comportamento que pioram no final da tarde e à noite. Ninguém sabe exatamente por que sundowning ocorrer, mas existem várias teorias. Porque as pessoas estão cansadas no final do dia, a sua tolerância para quedas de tensão, e um problema menor pode gerar uma grande explosão. Uma pessoa já pode ser confuso superestimulado quando várias pessoas estão na casa, os preparativos para o jantar estão em andamento, ea televisão está ligada. Luz fraca também pode contribuir para má interpretação de uma pessoa de informação visual.
Como funciona o cérebro
A família muitas vezes tem mais facilidade para aceitar problemas cognitivos do paciente de Alzheimer do que seus problemas de comportamento, o que pode tornar o paciente parece deliberadamente teimoso, rancoroso, ou simplesmente dizer. Mas ambos os tipos de problemas são conseqüências da doença. Um olhar mais atento sobre o cérebro revela como a memória, habilidades intelectuais, emoções e comportamento estão ligados e como eles se tornam desconectados na doença de Alzheimer.
Uma visão macro do cérebro
O neurocientista Paul MacLean cunhou o termo "cérebro trino" para descrever o que ele via como os três níveis distintos, mas interligados do cérebro humano: o tronco cerebral (e cerebelo), o sistema límbico e do córtex cerebral. Uma extensa rede de duas vias de nervos conecta esses três níveis do cérebro. A comunicação constante entre o córtex cerebral eo sistema límbico liga indissoluvelmente o pensamento e as emoções (ver Figura 2). Cada um deles influencia o outro, e ambos direta toda ação voluntária. Esta interação entre memória e emoção, pensamento e ação é a base da personalidade única de cada indivíduo.
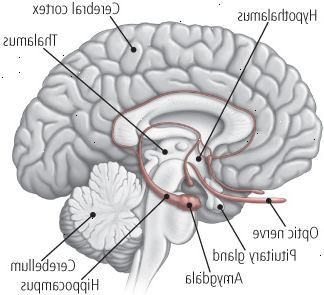
Figura 2: dentro do cérebro
Na doença de Alzheimer, as células cerebrais morrem e conexões neuronais murchar em todas as partes do cérebro, mas especialmente no hipocampo ea amígdala - partes importantes do sistema límbico que coordenar o armazenamento da memória e recordar - e do córtex cerebral, a sede do maior- nível de pensamento, memória e linguagem. |
O tronco cerebral e cerebelo
Operando no primeiro nível, essas duas estruturas primitivas controlar a sobrevivência básica. O tronco cerebral supervisiona as funções vitais, como batimentos cardíacos e temperatura corporal, eo cerebelo coordena o movimento.
O sistema límbico
Aninhado profundamente dentro do cérebro é o sistema límbico, o segundo nível de MacLean "cérebro trino". Este complexo em forma de wishbone de centros nervosos é encontrado em todos os mamíferos. O sistema límbico liga emoções e comportamento, como inúmeros experimentos científicos e observações de pessoas com danos cerebrais provaram. Estimular uma área do sistema límbico produz sentimentos de raiva e agressão, enquanto estimula uma outra área solicita sentimentos de prazer e relaxamento. O sistema límbico é a interface entre nossas unidades de origem animal e as restrições da civilização, entre os impulsos irracionais e decisões práticas, entre as emoções cruas e comportamento racional.
O sistema límbico tem outra função importante: é fundamental para a memória eo aprendizado. Embora as memórias não são armazenados em um único local, estruturas discretas no sistema límbico orquestrar a formação da memória. Além disso, estas estruturas de processar diferentes tipos de memória. O hipocampo, por exemplo, é ativo na conversão de informações na memória de longo prazo e na recuperação da memória. O uso repetido de redes nervosas especializadas no hipocampo aumenta o armazenamento da memória, assim que esta estrutura está envolvido na aprendizagem de ambas as experiências comuns e estudo deliberado.
Danos ao hipocampo ou de suas conexões nervosas pode causar amnésia (incapacidade de aprender e, em seguida, lembrar novas informações). Pessoas com amnésia são incapazes de formar novas memórias de longo prazo, e se esquecem de informações logo depois que ouvir ou ver. Por exemplo, os pesquisadores descobriram que os pacientes com amnésia pode continuar fazendo coisas como jogar damas, bem como costumavam (porque era uma habilidade que foi adquirida ao longo dos anos através da prática), mas não me lembro o nome de seu oponente.
Mas nem todas as experiências na vida de uma pessoa estão indelevelmente gravado na memória, nem é necessário manter todos os bits de informação um encontro. Este é o lugar onde as emoções entrar no processo de memória. Alguns neurocientistas acreditam que o hipocampo ajuda a selecionar o que memórias são armazenadas, talvez anexando uma "emoção marcador" para alguns eventos ou outras informações para que eles são mais propensos a ser lembrado.
A amígdala, que fica ao lado do hipocampo, está preocupado com uma magnitude diferente de memória emocional: ela entra em jogo em situações que despertam sentimentos como medo, raiva, piedade ou indignação. Os investigadores descobriram que as memórias que tenham uma componente emocional são mais susceptíveis de ser mantidas. Mas os danos para a amígdala pode abolir uma memória carregada de emoção.
O córtex cerebral
O terceiro nível do cérebro é o córtex cerebral, comumente chamado de "massa cinzenta". Os hemisférios cerebrais contêm duas regiões especializadas, uma dedicada ao movimento voluntário e uma para o processamento de informação sensorial. Mas a maior parte da massa cinzenta é o córtex de associação, que se torna progressivamente maior à medida que os animais subir a escada evolutiva. O córtex de associação é a região do pensamento consciente: é onde você armazena a memória e habilidades de linguagem, informações do processo, e realizar o pensamento criativo.
Uma visão micro do cérebro
De perto, o cérebro é uma rede de interconexão de células chamadas neurônios. Como essas células se comunicam eo que acontece quando essas células morrem formam a base da nossa compreensão da doença cérebro.
Como as células do cérebro se comunicam
O neurônio é a unidade básica do cérebro para processar a informação. O cérebro humano contém um número incrível de neurônios - cerca de 100 bilhões de dólares, mais ou menos 10 bilhões. O neurônio é uma célula única em atividade e aparência. Ele gera os sinais elétricos e químicos, tornando-o capaz de comunicar-se rapidamente com os neurônios distantes. Em vez do formato compacto típico de outras células do corpo, o neurônio é como uma árvore de carvalho com ramos gigantes esticada. Cada neurônio tem um corpo que contém um núcleo, uma longa fibra chamada axônio, e muitas fibras de ramificação mais curtas chamadas dendritos.
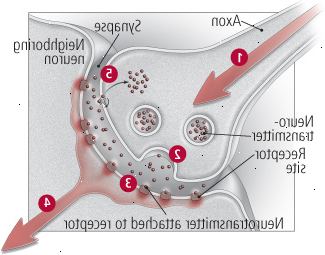
O neurónio é tanto um receptor e um transmissor. Quando um neurônio recebe um sinal, ele gera um impulso elétrico. Este impulso viaja através do neurônio e através do axônio até o seu fim (o axônio terminal). O sinal é então repassado para outros neurônios. Visto sob um microscópio, os neurônios parecem com uma densa floresta de árvores cujos galhos estão tão intimamente entrelaçados que eles aparecem para tocar. Mas quando os detalhes são realçados com uma mancha de prata, é claro que cada célula é separado de seus vizinhos por pequenas aberturas chamadas sinapses. Porque o sinal elétrico não pode preencher este espaço, é necessário algum outro mecanismo para um neurônio se comunicar com seus vizinhos. Este é o lugar onde o sinal químico do neurônio vem dentro
Armazenado no terminal axônio são mensageiros químicos chamados neurotransmissores. O impulso elétrico abre minúsculos poros no terminal axônio, permitindo a oferta de neurotransmissores para inundar na sinapse (veja a Figura 3). O produto químico, em seguida, atribui-se a receptores no neurônio vizinho. O que acontece a seguir depende se o neurotransmissor tem um efeito estimulante ou inibidor sobre o neurônio.
Um neurotransmissor excitatório passa a mensagem através da criação de um impulso eléctrico na célula, que a recebe, e o processo de sinalização eléctrico-para-química é repetido. Mas se um impulso fosse transmitida a cada neurônio no cérebro, o resultado seria o caos; muito parecido com uma oscilação de energia pode causar um curto-circuito, neurônios disparando tudo de uma vez causaria uma crise epiléptica prolongada. Para proteger contra isso aconteça, os neurotransmissores inibitórios suprimir comunicação para os neurônios vizinhos.
Dos mais do que 20 mensageiros químicos descobertos até agora, alguns são razoavelmente bem compreendidos. Vários deles estão envolvidos na memória, incluindo a acetilcolina, serotonina e dopamina. Muitos desses neurotransmissores têm funções adicionais, como por exemplo, a serotonina ajuda a regular o sono e percepção sensorial, enquanto que a dopamina ajuda a regular o movimento.
Como os processos biológicos ir, a velocidade do pensamento é rápido (embora lento em comparação com um computador). Impulsos elétricos em alguns neurônios atingir velocidades de cerca de 200 quilômetros por hora, e transmissão de célula para célula leva cerca de um milésimo de segundo. Além disso, uma célula nervosa pode ter mais do que 1000 e as sinapses, com um único impulso, pode transmitir simultaneamente para todos os seus vizinhos.
Figura 3: como as células nervosas se comunicam
|
Quando as células nervosas morrem
O enorme número de neurônios e sinapses em um cérebro normal fornece uma capacidade aparentemente infinita de processamento de informação, bem como uma margem de segurança no caso de alguns são destruídos. Mas na doença de Alzheimer, a destruição em massa de neurônios elimina essa rede de segurança, em especial nas áreas envolvidas na memória e cognição - o córtex de associação, o sistema límbico, e suas redes nervosas que ligam. Embora a pesquisa sugere que, um dia, pode ser possível para persuadir novos neurônios a crescer (ver "regeneração celular Nerve"), neste ponto tal façanha é impossível.
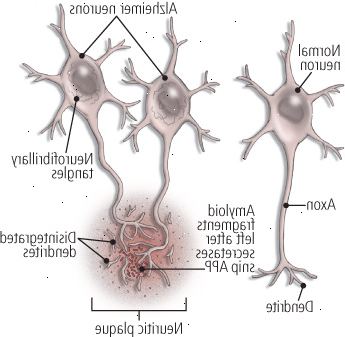
Alzheimer deixa dois tipos estranhos de depósitos nessas áreas. Dentro dos neurônios de um paciente de Alzheimer são emaranhados neurofibrilares, as fibras de proteínas semelhantes a pêlos torcida firmemente junto como fio. Deitado fora dos neurônios, sinapses perto, são placas neuríticas, constituídos de um núcleo de proteína chamada beta-amilóide (também chamado de-beta ou burro) cercado por restos de neurônios em degeneração (ver Figura 4). Estas duas características - emaranhados neurofibrilares e placas neuríticas - são distintas assinaturas microscópicos da doença de Alzheimer.
Figura 4: placas e emaranhados
Os cérebros dos pacientes de Alzheimer contêm emaranhados neurofibrilares dentro de neurônios e aglomerados de fibras chamadas placas neuríticas fora dos neurônios. Um conjunto de enzimas, chamada secretases, nos neurônios causar placas para formar. Os secretases cortar pedaços de uma grande proteína precursora amilóide (APP), deixando para trás fragmentos de proteínas amilóides que rosnam e se aglomeram com os restos de morrer neurônios (pedaços de dendrites). Em contraste com as placas neuríticas, degeneração neurofibrilar formar dentro de neurónios e são compostas por agregados de uma proteína diferente, conhecida como a tau. |
Estas placas e nódulos, primeiramente descrita por Alois Alzheimer em 1907, têm sido o principal foco de pesquisa ao longo de décadas, e por uma boa razão: o pior a deterioração mental, o mais amilóide e emaranhados são encontrados no tecido cerebral. A visão predominante entre os neurologistas costumava ser que esses depósitos causou as alterações mentais na doença de Alzheimer.
No entanto, placas e nódulos não são exclusivas a esta doença. Alguns são encontrados em outras doenças demenciais, e alguns estão espalhados nos cérebros de pessoas saudáveis de meia-idade e idosos. Estudos recentes indicam que a demência em pacientes de Alzheimer decorre do encolhimento e a morte de neurónios e a perda sináptica, e não a partir das placas e nódulos próprios. O que causa esse dano é incerto. De acordo com a hipótese de que conduz, pequenos fragmentos de proteína amilóide solúvel pode ser o factor tóxico, desencadeando uma cascata de eventos bioquímicos que faz com que as células a encolher e morrer.
Com os avanços da tecnologia que lhes permite contar os neurônios, os neurocientistas foram capazes de determinar esta causa provável para a demência, examinando o tecido cerebral de 10 pessoas com a função normal do cérebro que morreu depois de 60 anos de idade. Todas as amostras continham o mesmo número de neurônios em uma área do córtex de associação ricamente suprida com os nervos da região sensorial. Pela primeira vez, os cientistas tinham um padrão para a definição de quantos neurónios eram "normal" no cérebro humano. Além disso, este resultado indica que a perda de neurónios não era um produto do envelhecimento normal.
Em seguida, os investigadores compararam as amostras normais, com o tecido cerebral de 10 pessoas com a doença de Alzheimer e descobriu, em média, uma redução de 41% no número de neurónios. E quanto mais tempo demência estava presente, menos neurônios foram encontrados. Houve também uma correlação com emaranhados neurofibrilares: as pessoas com a maior perda de neurônios teve mais emaranhados, cerca de 95% dos que estavam dentro dos neurônios restantes. No entanto, a perda de neurónios era significativamente maior do que o número de emaranhados.
Os pesquisadores ofereceram "housekeeping", como uma possível explicação para essa discrepância: moléculas que remover células mortas do corpo, eventualmente removidos os emaranhados. Quando eles contaram placas neuríticas, os pesquisadores não encontraram nenhuma relação com qualquer perda de neurônios ou duração da doença, reforçando a visão de que causa disfunção neuronal e morte demência. Apesar de placas e nódulos ainda são consideradas as características de diagnóstico da doença de Alzheimer, perda sináptica e morte de neurônios correlacionar melhor com a demência.
Especialistas também acreditam que a diminuição dos níveis do neurotransmissor acetilcolina, uma substância química que une as sinapses entre os neurônios que afetam a memória, também contribuem para a perda da memória da doença de Alzheimer. No córtex e no hipocampo, onde é necessário esse neurotransmissor para a memória e aprendizagem, os neurônios produtores de acetilcolina (chamados neurônios colinérgicos) são normalmente abundantes. Mas dos vários tipos de neurônios que pode degenerar na doença de Alzheimer, os neurônios colinérgicos são especialmente difíceis de bater. Como a produção de acetilcolina cai no córtex e no hipocampo, a demência torna-se progressivamente pior. No momento em que alguém com matrizes da doença de Alzheimer, o córtex pode ter perdido 90% do seu acetilcolina.
Outras anomalias de neurotransmissores pode também estar presente. Níveis reduzidos de serotonina e da noradrenalina têm sido encontradas em algumas pessoas com doença de Alzheimer. Desequilíbrios entre estas e outros neurotransmissores poderia explicar por que alguns pacientes experimentam distúrbios sensoriais, depressão, problemas de sono, comportamento agressivo, e alterações de humor.
Regeneração das células nervosasDurante décadas, a sabedoria aceita foi que os neurônios não podem se regenerar. Os cientistas costumavam acreditar que nascemos com um certo número de neurônios, e uma vez que eles morrem, eles se foram para sempre. Mas a pesquisa revelou essa teoria em sua cabeça. Os cientistas descobriram que os adultos fazem crescer novos neurônios, e que parte dessa regeneração ocorre no hipocampo, uma estrutura que está devastada pela doença de Alzheimer. Este achado esperança levanta a possibilidade de usar o sistema de regeneração do cérebro para substituir as células que são perdidos em doenças do envelhecimento, tais como a doença de Alzheimer. Por exemplo, os cientistas estão procurando maneiras de recriar células cerebrais no córtex cerebral através da manipulação de células precursoras. Dr. Jeffrey D. Macklis, professor de cirurgia e neurologia na Harvard Medical School, mostrou que, em certas doenças, células precursoras, ou células-tronco, introduzidos em camundongos adultos migram seletivamente em regiões do cérebro que se degeneraram. Além disso, essas células podem se transformar em neurônios que são indistinguíveis de seus vizinhos, normais e saudáveis. Além de oferecer a promessa para o tratamento de doenças degenerativas do cérebro, como Alzheimer e Parkinson, essa técnica de regeneração de células nervosas pode vir a ser útil para qualquer número de doenças que afetam o sistema nervoso central, tais como lesões na medula espinhal. |