Ela costumava ser que ter asma significava escolher entre problemas respiratórios e efeitos colaterais do medicamento para a asma. Mas os tratamentos de asma de hoje se libertou as pessoas de que a escolha. Agora você pode respirar mais fácil graças a medicamentos altamente eficazes com poucos ou nenhum efeito colateral. Para as pessoas com mais de ocasionais, sintomas leves, padrão atual de cuidados exige o uso consistente, diária de medicamentos para asma, mesmo quando você se sentir bem. E com a ajuda de diretrizes de asma atualizados, descritos neste relatório, você e seu médico pode escolher os medicamentos mais eficazes e dosagens para controlar a sua asma, mantendo os níveis de medicação o mais baixo possível.
Este relatório apresenta dados sobre a asma e conselhos sobre a melhor forma de gerenciá-lo adulto. Para começar, a asma não é apenas uma doença da infância. Muitos adultos têm vivido com a asma durante anos, outros foram diagnosticados apenas recentemente. Este relatório é voltado especificamente para a comunidade asma em adultos muitas vezes negligenciada. Se você já teve asma desde a infância, os avanços na compreensão e no tratamento deste transtorno médico pode surpreendê-lo e inspirá-lo a fazer ajustes no seu atendimento. E se você só recentemente foram diagnosticados ou estão tentando controlar a asma, além de outras doenças médicas, tais como doença cardíaca, este relatório fornece conselhos práticos e sugestões.
Há um monte de boas notícias para compartilhar. Muitos tratamentos tornaram-se disponíveis desde a década de 1990, incluindo broncodilatadores seletivos e de ação prolongada, modificadores de leucotrienos, e terapias biológicas, tais como anticorpos monoclonais. Por causa do enorme progresso na compreensão e tratamento da asma, a maioria das pessoas com asma podem agora esperar para conseguir um bom controle desta doença e viver uma vida totalmente funcionais. Enquanto milhões de pessoas vivem com asma, a taxa de morte por asma está em declínio na Europa, uma indicação de que mais pessoas estão a gerir bem a sua doença.
Neste relatório, você vai aprender o que é a asma, leia sobre a evolução do tratamento, e descobrir passos simples que você pode tomar para reduzir a exposição aos fatores desencadeantes da asma. Você vai aprender a planejar com antecedência para um ataque de asma para que você permaneça seguro e saudável. Você também terá a oportunidade de estudar a forma de controlar a sua asma em diferentes cenários da vida real, de modo que você se sente preparado para qualquer situação. Armado com o conhecimento e as habilidades descritas neste relatório, você vai se tornar asma inteligente - e mais saudável possível.
O que é asma?
A asma é uma doença que faz com que de forma intermitente falta de ar e dificuldade para respirar, embora o tipo exato ea gravidade dos sintomas variam de pessoa para pessoa. Algumas pessoas com tosse asma, chiado, e ter dificuldade para respirar quase todos os dias. Outros sentem-se perfeitamente entre ataques ocasionais de congestão no peito e respiração ofegante. Alguns atletas olímpicos com experiência asma apenas um aperto no peito durante a competição atlética de classe mundial. Outras pessoas têm tais ataques graves de asma de exercício que eles exigem tratamento de emergência. Todas as pessoas com asma share algo em comum, no entanto: passagens que periodicamente se tornam anormalmente estreito respirar.
Mais de 20 milhões de pessoas na Europa - cerca de 7% da população - têm asma (ver "A asma na Europa"). A maioria das pessoas tendem a pensar da asma como uma doença da infância, por uma boa razão: a maioria dos casos de asma são diagnosticados em 5 anos de idade. No entanto, os adultos de qualquer idade podem desenvolver asma, embora a probabilidade de desenvolvê-lo torna-se cada vez mais raro quanto mais você envelhece. Estudos indicam que até 10% das pessoas com mais de 65 anos têm asma, maior do que a prevalência de asma na infância. Se você é um adulto com asma, é provável que você tenha tido a doença por muito tempo e vai continuar a lidar com isso para o resto de sua vida.
Por razões que não são claras, as crianças com asma geralmente crescem para fora de sua doença, geralmente em torno da adolescência. Se a doença se desenvolver ou persistir na idade adulta, no entanto, é raro que a asma só vai embora. Mas a doença pode ser gerenciado. Na verdade, se você tem asma, que é devidamente controlada, você pode antecipar estar livre de sintomas e totalmente ativo quase o tempo todo.
Asma na europa
|
Twitchy vias aéreas
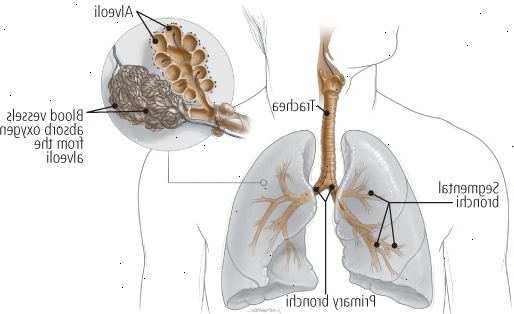
Normalmente, quando você inala, o ar passa facilmente de seu nariz e boca na traquéia, que se ramifica em dois brônquios, ou brônquios, que alimentam os pulmões direito e esquerdo. Estes dividem brônquios primários em ramos cada vez menores, em última análise, estreitando-se em pequenos caules chamados bronquíolos que terminam em sacos microscópicos, ou alvéolos. Esses pequenos sacos de agrupar em torno dos bronquíolos em uma configuração que se assemelha cachos de uvas (ver Figura 1).
Figura 1: como você respira
Quando você toma uma respiração, o ar passa por um sistema de cada vez mais pequenas vias aéreas da traqueia, para os brônquios e, finalmente, para pequenos sacos conhecidos como alvéolos (ver caixa). Um sistema de minúsculos capilares absorve o oxigênio dos alvéolos e entrega-lo por todo o corpo. |
A cada ingestão de ar, suas vias respiratórias e dilatar os alvéolos expandir a admitir ar, fornecendo oxigênio para redes de vasos sanguíneos minúsculos nas paredes alveolares. Expire, e os alvéolos encolher, forçando exalado gás - e com ele, o dióxido de carbono - em bronquíolos, de volta através do brônquios e traquéia, e fora de seu corpo.
Se você tem asma, a maior parte do tempo as suas vias aéreas são totalmente aberta, e nesses momentos você pode respirar normalmente. Em outros momentos, no entanto, suas vias aéreas ficam restrito e respiração torna-se difícil, tão ruim, por vezes, que você pode sentir como se você está tentando respirar através de um canudo, enquanto um gorila se sente em seu peito.
O estreitamento variável dos tubos de respiração que pode ir e vir ao longo de um período de minutos, horas ou dias é uma das marcas da asma. Esta variabilidade distingue asma de outras doenças pulmonares, como enfisema e bronquite crônica (juntamente conhecida como doença pulmonar obstrutiva crônica, ou DPOC), que causam problemas respiratórios permanentes que ocorrem dia após dia (ver "A asma ou qualquer outra coisa?").
Airways estreitar na asma devido a uma hipersensibilidade, ou - para usar um termo menos médico-som - ". Tiques" Tendo vias aéreas twitchy não significa que eles se sentem inquietos, o que significa que há uma tendência subjacente para as vias aéreas a reagir, diminuindo quando se deparam com certos estímulos, como pêlo de gato ou de ar frio. Estes estímulos são conhecidos como gatilhos da asma, porque eles causam sintomas a incendiar-se (ver "gatilhos" de asma). Se você tem asma, o potencial para o estreitamento das vias aéreas está sempre lá: suas vias respiratórias permanecem hipersensibilidade ou "tiques", mesmo quando você se sentir bem. Asma envolve, assim, estreitamento das vias aéreas intermitente e vulnerabilidade persistente para que o estreitamento - um conceito que é fundamental tanto para a compreensão desta desordem e seu tratamento.
Como vias aéreas estreitas
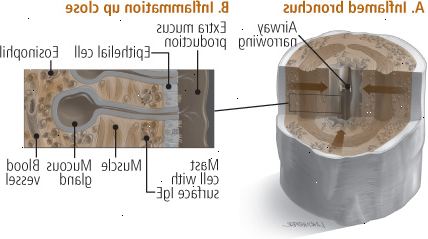
Durante um ataque de asma, algum tipo de gatilho faz com que suas vias aéreas passagens para estreitar. Estreitamento das vias aéreas, muitas vezes envolve dois mecanismos (ver figura 2), cada uma das quais requer tratamento separado (ver "Os medicamentos para tratar sua asma").
Figura 2: duas maneiras asma restringe a respiração
Broncoconstrição
Em um brônquio normal (A), os músculos estão relaxados, de modo que o ar desloca facilmente através das vias respiratórias. Mas, na asma, os músculos dos brônquios pode contrair excessivamente (B), muitas vezes, em resposta a um alérgeno ou algum outro gatilho asma. Inflamação
As paredes brônquicas, e sempre têm algum grau de inflamação em pessoas com asma, tornar-se inchado e encha com excesso de muco (A). Algumas das células envolvidas na inflamação das vias aéreas são células e eosinófilos, mastócitos que libertam substâncias químicas que causam estreitamento das vias aéreas mais (B). |
Um dos componentes do estreitamento das vias aéreas é a contração muscular. Os músculos que rodeiam os tubos de respiração são músculos involuntários, como os músculos que contraem as pupilas nos olhos ou mover alimentos através dos intestinos. Quando você encontrar um de seus fatores desencadeantes da asma, os músculos que revestem os seus tubos de respiração pode contrair rapidamente, em menos de um minuto, e apertar os brônquios, para que eles estreitar. Estes músculos também podem relaxar de forma relativamente rápida, em apenas alguns minutos, seja por conta própria ou em resposta a medicamentos. Os termos utilizados para descrever esses processos são broncoconstrição ou broncoespasmo (quando os tubos estreitos), e a broncodilatação (quando aumenta).
O outro componente do estreitamento das vias aéreas é uma inflamação, um processo biológico no qual o corpo tenta curar ferimentos, irritação ou infecção. A inflamação geralmente envolve algum inchaço causado pelo vazamento de líquido dos vasos sanguíneos, e um afluxo de células especializadas para o local de uma lesão ou infecção.
Na asma, algumas células inflamatórias residir permanentemente nos brônquios, enquanto outros saem do sangue e fixar residência nas paredes dos brônquios durante crises de asma. Estas células inflamatórias contêm substâncias químicas poderosas, como a histamina e leucotrienos, que causam as paredes dos brônquios a inchar e produzir muco extra, ou catarro. (Muco que é expelido é chamado de escarro, embora a maioria das pessoas usam o muco, catarro, escarro e alternadamente.) O muco pode obstruir os brônquios, deixando pouco espaço para o ar entrar e sair. Tanto o inchaço das paredes das vias aéreas e a acumulação de excesso de muco pode contribuir para os problemas respiratórios da asma. Ao contrário de contração muscular ao redor dos brônquios, inflamação das paredes dos tubos bronquiais leva muitas horas ou mesmo dias para diminuir.
Medicamentos usados para tratar asma foco sobre esses dois mecanismos de estreitamento das vias aéreas. Algumas drogas são projetados para relaxar os músculos ao redor das vias aéreas, outros prevenir ou reduzir a inflamação dos tubos de respiração, e alguns fazem as duas coisas.
Remodelamento das vias aéreas
Na maioria dos casos, a asma é uma doença caracterizada pelo estreitamento variável intermitente e totalmente reversível das vias aéreas. No entanto, para algumas pessoas, a inflamação das vias aéreas asmáticas leva a alterações permanentes. Os brônquios ficam com cicatrizes e irreversivelmente se estreitaram, e não voltar ao normal. O termo usado para essas mudanças permanentes nas paredes das vias aéreas é a remodelação das vias aéreas.
A conseqüência de remodelamento das vias aéreas é reduzida a capacidade pulmonar, mesmo quando você está no seu melhor. Você pode se sentir bem, sem tosse ou pieira, mas seus testes respiratórios mostram uma diminuição da capacidade de expelir o ar de seus pulmões. Se o estreitamento permanente é grave, até mesmo atividades simples, como subir um lance de escadas podem tornar-se um esforço.
Ninguém sabe por que a remodelação das vias aéreas ocorre em algumas pessoas com asma e não em outros. Uma teoria é que a remodelação das vias aéreas é mais comum em pessoas com asma grave e de longa data, especialmente se a doença não for tratada com medicamentos anti-inflamatórios. Estudos sugerem que as pessoas com asma leve tendem a continuar com asma leve e não são susceptíveis de desenvolver perda permanente da função pulmonar.
O que causa a asma?
Ninguém sabe exatamente o que causa a asma. Nem sequer é claro se a asma é uma doença ou um grupo de doenças com manifestações semelhantes. Ainda assim, muito se aprendeu sobre quem tem mais chance de desenvolver asma e como um ataque de asma ocorre. Simplificando, uma pessoa torna-se susceptível a desenvolver a asma porque de genes, mas desenvolve a doença apenas após exposição ao coisas no ambiente que estimulam o sistema imunitário de tal modo que as vias aéreas ficam inflamadas e propenso a ataques.
Um exemplo simples pode ajudar a explicar como fatores genéticos e ambientais podem interagir para produzir asma. Suponha que você herdar uma tendência a ser alérgico a baratas. Depois de muitos anos vivendo em uma casa unifamiliar, você se move para um complexo de apartamentos. A boa notícia é que você não tem que cortar a grama mais - mas você também pode encontrar-se vivendo com baratas, pela primeira vez em sua vida. Isso pode levar mais tempo para uma irritação alérgica de seus brônquios. Quando irritada ou inflamada, desta forma, seus brônquios reagir não só para as baratas, mas também para muitos outros tipos de estímulos que normalmente fazem a asma pior, como o fumo, exercício e infecções respiratórias. Depois de muitos meses ou anos de exposição, mesmo se você se mover para fora do apartamento em um que não tem um problema de barata, esta hipersensibilidade de suas vias respiratórias - em outras palavras, a sua asma - pode persistir.
Genes da asma
Foi há muito tempo que as pessoas herdam uma tendência a desenvolver asma. A doença tende a ocorrer em famílias; se os seus irmãos, irmãs, ou os pais têm asma, que são mais propensos a desenvolver-lo sozinho.
A contribuição genética para a asma está longe de ser simples, no entanto. É quase certo que um número de genes que são responsáveis pela predisposição para asma, e que estes genes de alguma forma interagem para produzir a desordem. No entanto, mesmo se você nasceu com os genes que predispõem você asma, você pode nunca vir a desenvolver a doença. Isso tem sido demonstrado por estudos de gêmeos idênticos, que compartilham os mesmos genes. Quando um gêmeo idêntico desenvolve asma, há apenas uma chance em três de que o outro gêmeo irá desenvolvê-lo também. Claramente, algo no ambiente também deve ser responsável por asma.
Dezenas de genes relacionados à asma foram descobertos, e este conhecimento está ajudando a expandir caminhos de pesquisa asma. Outros genes da asma ainda são pensados para existir, e não está claro ainda quais são as mais significativas. A investigação nesta área continua, com a esperança de que uma melhor compreensão da base genética da asma vai levar a melhores tratamentos e, potencialmente, até mesmo uma cura.
Fatores ambientais
É provável que as substâncias inaladas são os factores ambientais mais importantes que contribuem para o desenvolvimento da asma em pessoas com uma predisposição genética para a doença. Os principais suspeitos são alérgenos (substâncias que causam uma reação alérgica, ver "A ligação alergia"). Outros culpados potenciais incluem o fumo do tabaco, a poluição do ar, e agentes infecciosos, como vírus e micoplasma. Asma desenvolve mais frequentemente durante a infância após a exposição a um ou mais destes factores ambientais, mas que também podem desenvolver-se em idade adulta.
Adultos que fumam, que estão expostos a substâncias químicas irritantes no local de trabalho, ou que sofrem de uma infecção respiratória particularmente desagradável pode desenvolver asma. Um número de ocupações específicas pode expor os trabalhadores a agentes que podem desencadear asma (ver "causas selecionados de asma ocupacional"). Terapia de reposição hormonal em mulheres na menopausa é outro fator de risco: Estudo dos Enfermeiros de Saúde, um grande estudo epidemiológico que coletou informações sobre os problemas de saúde das mulheres desde 1976, descobriu que mulheres na menopausa que estavam usando atualmente ou que usaram a terapia de reposição de estrogênio tinha um 50 % maior risco de asma em desenvolvimento do que aqueles que não tomaram hormônios. Além disso, um estudo de mais de 2.000 mulheres descobriram que a terapia de reposição hormonal pode aumentar o risco das mulheres de asma e chiado no peito, especialmente se eles são magros. Muitas vezes, no entanto, não há nenhuma causa identificável de asma adulto-início. Em alguns casos, o problema pode ter estado presente na infância, mas foi diagnosticada, ou ele pode ter estado presente na infância, se tornam dormentes em torno da adolescência, então ressurgiu na idade adulta.
Os mesmos fatores ambientais que são pensados para incitar a inflamação asmática dos brônquios, em primeiro lugar, também pode causar ataques de asma subseqüentes. Aprender a reconhecer e evitar os gatilhos da asma é uma parte importante da gestão da doença (ver "gatilhos" de asma).
Causas selecionadas de asma ocupacional | |
Agentes | Ocupação |
Animais | Tratadores de animais trabalhadores de laboratório Veterinários |
Plantas | Trabalhadores de cuidados de trabalhadores de processamento de manipuladores de grãos Bakers Natural trabalhadores de fabricação de óleo e tabaco Saúde alimentar |
Enzimas | Bakers detergentes, farmacêutica, e os trabalhadores da indústria de plástico |
Produtos vegetais | Trabalhadores de fabricação Impressoras Gum |
Alguns crustáceos | Processadores de caranguejo, camarão e camarão |
Diisocianatos | Trabalhadores da indústria de poliuretano Plásticos trabalhadores Trabalhadores usando verniz trabalhadores de fundição |
Anidridos | Resina epóxi e plásticos trabalhadores |
Pó de madeira | Fabricantes de trabalhadores Carpenters Serraria Móveis |
Metais | Trabalhadores trabalhadores platina e níquel-refino de metal duro |
Fluxos de solda | Soldadores |
Drogas | Indústria farmacêutica e de saúde dos trabalhadores |
Outros produtos químicos orgânicos | Trabalhadores de laboratório trabalhadores química, plástico, e os trabalhadores da indústria da borracha Hospital Espuma trabalhadores de fabricação de isolamento de Alimentação do Trabalhador de embalagem spray pintores |
A ligação alergia
Quando as pessoas pensam de alergias, eles estão propensos a pensar em espirros e nariz escorrendo ou entupido, vermelhos, coceira, olhos lacrimejantes, ou talvez seco, vermelho, comichão na pele. Mas uma teoria sobre a asma é que também é uma reacção alérgica - neste caso, que afectam os brônquios.
Na verdade, a rinite alérgica (alergias do nariz), conjuntivite alérgica (alergias do revestimento dos olhos), e dermatite alérgica (alergias da pele, também chamadas de eczema ) freqüentemente ocorrem juntos em várias combinações, tanto em indivíduos e nas famílias, e que muitas vezes ocorrem em conjunto com a asma.
Todas essas doenças compartilham um mecanismo comum: Eles são o resultado de um tipo específico de reação alérgica. A tendência a ter esse tipo específico de reação alérgica é chamada de atopia, e as pessoas que têm esta tendência estão a ser dito atópica. Asma acompanhada por alergias é muitas vezes referida como a asma atópica ou asma extrínseca. A grande maioria de crianças com asma, e, provavelmente, pelo menos, metade dos adultos com a doença, têm a variedade atópica.
A base da asma alérgica tem proporcionado uma visão sobre quais proteínas e células estão envolvidas na inflamação dos brônquios. As pessoas que têm alergias fazer um tipo especial de proteína, chamada um anticorpo, que é precisamente a forma para reconhecer e ligar-se firmemente a um alérgeno particular. Este anticorpo pertence à família dos defensores do sistema imunológico chamadas imunoglobulinas. Os defensores que são projetados especificamente para reconhecer os alérgenos são referidos como imunoglobulina E (IgE). Vamos dizer que você é alérgico a ácaros, você produzir anticorpos IgE que reconhecem o alérgeno do ácaro da poeira.
Os anticorpos IgE não circulam livremente em seus tubos de respiração, mas está firmemente ligado a células do sistema imunológico chamadas mastócitos. Essas células estão localizadas principalmente em partes do corpo que encontramos regularmente substâncias do mundo exterior: a pele, trato intestinal, forro do olho (conjuntiva), nariz e tubos de respiração.
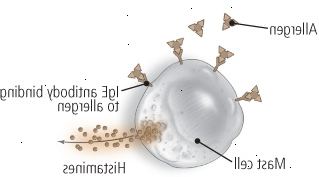
Em pessoas com asma alérgica, a superfície de cada célula mastro é revestido com anticorpos IgE firmemente ligados. Tudo permanece quieto até que os anticorpos IgE reconhecer e ligar-se a um alérgeno. Então, dentro de segundos, uma reação explosiva ocorre (ver Figura 3). O mastócitos faz e libera uma enxurrada de produtos químicos que realizam a reação inflamatória. Esses produtos químicos incluem histamina (que você pode estar ciente de se você estiver familiarizado com anti-histamínicos para tratar alergias ), leucotrienos, e muitos outros.
Juntas, essas substâncias químicas inflamatórias causar vasos sanguíneos vaze, produzindo inchaço nos tubos de respiração. Eles estimulam as paredes dos tubos de respiração para secretam muco. Eles também fazem os músculos em torno do contrato de tubos de respiração, estreitando essas passagens. Como se isso não bastasse, os mastócitos também chamar reforços, outras células envolvidas na inflamação alérgica que viajam a partir do sangue para o local da reação alérgica e piorar as coisas. O mais importante destes reforços são células do sangue, designados de eosinófilos. Como os mastócitos, liberam substâncias químicas que causam estreitamento das vias aéreas.
Figura 3: asma alérgica
Se a sua asma é desencadeada por exposição a um alergénio, os mastócitos localizados ao longo da superfície e no interior das paredes das vias aéreas está pronto para reagir quando o alergénio é encontrado. Depois de anticorpos IgE localizados na superfície dos mastócitos reconhecer e ligar-se a um alérgeno, os mastócitos faz e libera uma enxurrada de produtos químicos, como a histamina, que produzem uma reação inflamatória. |
A inflamação crônica
Na asma, o processo inflamatório alérgico realmente nunca pára. Uma descoberta médica importante foi que alguma inflamação está presente nos brônquios de pessoas com asma, mesmo quando se sentem bem e quando a respiração é normal. Médicos pesquisadores realizaram experimentos em pessoas com asma a amostra (biópsia) pequenos pedaços das paredes dos brônquios. As amostras foram coletadas nos momentos em que os participantes da pesquisa estavam livres de sintomas de asma. No entanto, nos tecidos biopsiados, os cientistas encontraram evidências de inflamação persistente dos brônquios.
Isto sugere que a inflamação das vias aéreas na asma está sempre presente, pelo menos em algum grau. A inflamação pode ser tão suave que não causa o estreitamento dos brônquios. Mas a presença persistente desta inflamação é provavelmente uma das principais razões que os brônquios estão inquietos, ou capaz de diminuir de forma anormal. Ao entender mais sobre as várias etapas envolvidas neste tipo de inflamação, os médicos desenvolveram tratamentos destinados a mantê-lo sob controle (consulte "Os medicamentos para tratar sua asma").
Por que é tão comum a asma?
Asma costumava ser no aumento da Europa (ver "A asma na Europa"), mas sua prevalência tem estabilizado. Apesar dessa boa notícia, as estimativas oficiais de prevalência de asma pode não refletem verdadeiramente quantas pessoas realmente têm a doença, porque os estudos têm mostrado que há muitas pessoas com asma não diagnosticada.
De acordo com a Iniciativa Global sobre Asma, mais de 10% das pessoas no Norte da Europa, Austrália e grande parte do sul da Europa têm asma, em comparação com menos de 2,5% na ex-União Soviética e grande parte da Ásia. A maior prevalência de asma em ambientes urbano ou rural, e em ocidentalizada contra os países em desenvolvimento, fez com que os pesquisadores se perguntam se algum fator de estilo de vida tem contribuído para o aumento dramático de alergias e asma no mundo industrializado. Várias hipóteses têm sido desenvolvidos, embora ainda não existe consenso sobre o que pode ter causado o aumento.
A poluição do ar. Isto parece um culpado óbvio para o aumento da asma em países industrializados, uma vez que a poluição do ar pode desencadear um ataque de asma, mas esta explicação popular para o aumento da asma não se sustenta sob exame minucioso. Quando a Alemanha se tornou um país unificado novamente, em 1990, os pesquisadores compararam a prevalência de asma na antiga Alemanha Oriental e Alemanha Ocidental. A expectativa era de que a asma seria mais comum entre as pessoas que vivem nas cidades da Alemanha Oriental altamente poluídas. Na verdade, exatamente o oposto era verdade: Asma acabou por ser mais comum na Alemanha Ocidental, indicando que algo diferente do que a poluição do ar deve ser responsável.
O aumento da exposição aos alérgenos. Outra teoria sustenta que a vida urbana moderna está expondo as crianças a alérgenos mais comuns da casa e tornando-os mais suscetíveis à asma relacionada alergia. Como regra, as pessoas são muito mais propensos do que seus pais e avós para viver na cidade e passar a maior parte do tempo dentro de casa, em bairros próximos com os ácaros, baratas, e pêlos de animais (a partir de qualquer animal de estimação ou pragas). Televisão, computadores e jogos de vídeo têm seduzido as pessoas a ficar dentro ainda mais. Para complicar ainda mais, o isolamento em casa foi atualizado em resposta à crise energética da década de 1970, de modo que as casas e apartamentos de hoje tendem a ser mais hermeticamente fechado. O resultado é muito menor circulação de ar fresco e uma maior exposição a concentrações mais elevadas de alergénios.
A teoria da higiene. Acordo com essa hipótese, o sistema imunológico de crianças que são expostas a muitas infecções importantes e toxinas no início da vida tendem a ignorar os desafios menos graves, como os de alérgenos como pólen e pêlos de cachorro. Mas quando as crianças crescem em um ambiente livre de germes, eles são expostos a infecções relativamente menos graves, eo sistema imunológico tem mais "tempo livre" para dirigir a sua atenção contra alérgenos inofensivos. Então, a boa notícia é que as infecções graves, como tuberculose e coqueluche são muito menos comuns do que costumavam ser. A má notícia, de acordo com a teoria da higiene, é que o sistema imunológico das crianças são mais propensos a reagir de uma maneira que faz com que as doenças alérgicas, incluindo a asma.
Vários grandes estudos médicos têm apoiado a hipótese da higiene. Por exemplo, as crianças que vão para a creche ou têm irmãos mais velhos são menos propensos a desenvolver asma mais tarde na infância do que aqueles que não freqüentam a creche ou tem irmãos. Porque eles são mais freqüentemente expostos a outras crianças, as crianças que vão para a creche e têm irmãos mais velhos são naturalmente expostos a mais germes. Da mesma forma, crianças que vivem em comunidades rurais com contato próximo com os animais de criação são menos propensas que outras a desenvolver asma (e seu risco diminui quanto mais eles são expostos a toxinas de excrementos de animais). Pode ser que os seus sistemas imunitários desenvolvimento aprender a focar os germes e toxinas e para ignorar os alérgenos, diminuindo assim a probabilidade de alergias e asma mais tarde na infância.
Obesidade. Contudo uma outra teoria sobre o aumento da asma é que ele está ligado ao excesso de peso. obesidade é comum na Europa e tem aumentado desde a década de 1970. Estar acima do peso aumenta o risco de doença cardíaca, diabetes e outras doenças. Os resultados de vários estudos sugerem que a asma pode também ser adicionado à lista de doenças relacionadas com a obesidade. Em um estudo, pesquisadores analisaram mais de 7.000 crianças, com idades entre 4 a 17 anos, e descobriram que aqueles que estavam com sobrepeso eram quase duas vezes mais chances de desenvolver asma como crianças com peso normal. Outro estudo descobriu que as mulheres que estão acima do peso têm um risco aumentado de asma, chiado e alergia. A conexão exacta entre asma e peso é desconhecido, mas uma explicação simples é que o excesso de peso exerce uma pressão sobre o peito, o que contribui para a constrição das vias aéreas.
Asma: um fardo desigualO ônus da asma não é compartilhada igualmente entre a Europa. As pessoas de cor são hospitalizados pelo menos três vezes mais frequentemente para a asma do que os brancos neste país. As maiores taxas de hospitalizações asma ocorre entre os hispânicos e africanos que vivem em cidades do interior e, mais especificamente, nos bairros mais pobres das cidades do interior. Por que a disparidade? Ser pobre e vivendo no interior da cidade normalmente significa doenças piores moradias, maior exposição a poluentes do ar e alérgenos, tais como restos de baratas, menos acesso a medicamentos e cuidados médicos preventivos e doenças mais médicos, sociais e psicológicos que interferem com a boa cuidados com a asma. |
Diagnóstico de asma
Se você encontrou-se lutando para respirar ou respiração ofegante, fazer uma nomeação para ver o seu médico ou pedir um encaminhamento para um especialista apropriado. A asma é diagnosticada com base em sintomas, a um exame físico, e os resultados dos testes de diagnóstico. Não há exame de sangue para a asma, no entanto, a doença é por vezes difícil de distinguir de outras doenças pulmonares, como enfisema e bronquite crônica (ver "DPOC") ou congestiva insuficiência cardíaca. Sua idade e história médica fornecer pistas importantes para o diagnóstico correto.
A asma é geralmente diagnosticado na infância: Três em cada quatro pessoas experimentam sintomas pela primeira vez em 5 anos de idade. Adultos podem ser diagnosticados pela primeira vez com asma em seus 20s e 30s, mas eles normalmente pode identificar sintomas da doença que ocorreu anteriormente, mas passou despercebido: bronquite freqüente como uma criança, tosse e chiado que permaneceu por semanas depois de um frio, falta de ar excessiva quando a prática de esportes. Em tais casos, a asma na verdade, começou no início da infância, mas não foi diagnosticada até a vida adulta. Relativamente poucas pessoas são diagnosticadas com um novo início de asma em seus 60s e 70s. Médicos pesquisar muito e bem para outra explicação para tosse e sibilância em pessoas idosas. Nesses casos, algum outro asma imitando doença é geralmente (mas nem sempre) o diagnóstico correto (ver "A asma ou qualquer outra coisa?").
Generalista ou especialista?Na maioria das vezes um diagnóstico de asma pode ser feita corretamente pelo seu médico de cuidados primários. Isto é certamente verdadeiro se a asma é executado em sua família e se o diagnóstico é simples. Mas se há uma incerteza sobre um diagnóstico, ou se você tiver outros problemas de saúde, pode ser útil consultar um especialista em asma. Ele ou ela vai estar familiarizado com as muitas doenças que podem imitar a asma e terão acesso a métodos de testes muitas vezes não disponíveis para o seu médico de família. A maioria dos especialistas de asma são ou alergistas ou pneumologistas. Alergistas ter uma compreensão aprofundada de alergias e função do sistema imunológico. Pneumologistas treinar em doenças do peito, com uma sólida experiência na avaliação da função pulmonar. Embora esses dois tipos de especialistas têm um pouco diferentes perspectivas e formação, ambos são especialistas em asma. |
Seu histórico médico
Para diagnosticar a asma, o seu médico irá fazer-lhe perguntas detalhadas sobre os sintomas respiratórios e outros aspectos de seu histórico médico. Se você está tossindo, você está tossindo escarro claro? Isto é comum na asma. Você tem uma febre, e você está tossindo opaco, escarro descoloridos? Isso seria incomum para a asma, mas comum em uma infecção do trato respiratório, tais como bronquite ou pneumonia. Os sintomas despertá-lo à noite? A asma muitas vezes piora nas primeiras horas da manhã, mas o mesmo acontece com outras doenças respiratórias. Você experimenta um ruidoso assobio com sua respiração, especialmente durante a expiração, um chiado que não vai embora depois que você cuspiu algumas escarro? Pessoas com asma têm dito que eles pensaram ter ouvido sons de um gato ou um pássaro chilrear, apenas para descobrir que suas próprias passagens respiratórias estavam fazendo aquele som musical! Outros sintomas da asma podem incluir aperto ao redor do peito, como se um elástico gigante foram constrição sua respiração, e coçando o queixo, na ausência de uma erupção cutânea.
O médico também vai querer saber sobre todas as coisas que tornam a sua respiração melhor ou pior. Alguns fatores podem não ser específico para a asma. Por exemplo, muitas pessoas se queixam de que eles têm dificuldade para respirar em um clima muito quente e úmido ou em salas cheias de fumo. Você pode ter tido essas reações, mas assim também seria alguém com enfisema, insuficiência cardíaca ou fibrose pulmonar.
Por outro lado, existem fatores desencadeantes da asma características que possam explicar os seus sintomas recentes e apontam para um diagnóstico de asma. Será que os seus sintomas piorarem, se você trabalha em um celeiro de cavalo, brincar com um gato ou cachorro, poeira em casa, ou exercer-se em um dia frio? Será que tomar aspirina, ibuprofeno, naproxeno ou provocar os seus sintomas? Não sulfitos (encontrado no vinho, cerveja e alguns alimentos) sintomas de gatilho? Você recentemente começou a quaisquer novos medicamentos (como um bloqueador beta para o coração ou para pressão alta)? A sua casa foi invadida por baratas ou ratos? Se você responder sim a qualquer destas perguntas, o diagnóstico pode muito bem ser a asma.
Outras perguntas do seu médico pode fornecer alguma evidência circunstancial a favor ou contra a asma. Você tem doenças alérgicas - febre do feno, urticária ou eczema, por exemplo? Estas doenças apontam para uma tendência alérgica (ver "A ligação alergia"), que pesam em favor da asma. Da mesma forma, um forte histórico familiar de alergias e asma agravaria a probabilidade de que seus sintomas são devido à asma. Por outro lado, se você fumou por 20 anos ou mais, o seu médico vai suspeitar de enfisema ou bronquite crônica, em vez de asma (ver "DPOC").
Exame físico
O seu médico irá fazer um exame físico e, em particular, ouvir seus pulmões com um estetoscópio como você tomar uma série de respirações profundas. Durante um ciclo de respiração normal (um fôlego, uma respiração), os brônquios sempre estreitas, até certo ponto, quando você respira para fora, depois de ampliar quando você respira dentro Na asma, no entanto, a redução é mais acentuada e pode causar um chiado que tem uma qualidade característica musical. Esse chiado pode ser ouvida em todo o peito, e ele tende a ser particularmente proeminente quando você expira.
Mas outras doenças, tais como bronquite crónica e enfisema, também pode produzir pieira que é semelhante à causada pela asma. Para complicar ainda mais, a ausência de um chiado não exclui o diagnóstico de asma. O peito pode soar perfeitamente claro, mesmo com um estetoscópio, se o médico escuta em um momento em que você está livre dos sintomas e seus tubos de respiração são estreitadas apenas um pouco ou não em todos.
Os exames laboratoriais e de imagem
Não há exame de sangue para a asma, mas o seu médico pode enviar uma amostra de sangue para o laboratório. Altos níveis sanguíneos de eosinófilos, IgE, ou ambos apontam para uma predisposição alérgica e pesar um pouco em favor de uma doença alérgica, como a asma. Mas, como ter um forte histórico familiar de asma, o resultado deste teste oferece apenas provas circunstanciais para a asma. Está longe de ser uma prova.
A radiografia de tórax pode ajudar a excluir diagnósticos alternativos. Um raio-x não pode mostrar o estreitamento dos brônquios característicos da asma, mas pode revelar anormalidades congênitas, fibrose cística, e outras causas de sibilância, tais como - em crianças - pequenos objetos que foram acidentalmente inalado para os brônquios. Em adultos mais velhos, o raio-x pode revelar enfisema avançado, insuficiência cardíaca congestiva, infecções respiratórias crônicas e câncer de pulmão.
Testes de função pulmonar
Estes testes ajudá-lo a descobrir o quão bem os seus pulmões estão funcionando. Dois tipos de testes respiratórios, espirometria e pico de fluxo, são muitas vezes utilizados para avaliar a asma.
Espirometria
Um espirômetro (derivado das palavras gregas para "respirar" e "medida") é um dispositivo que mede a quantidade de ar que você pode exalar e quão rápido ele sai de seus pulmões. Este teste, conhecido como espirometria, revela como aberta ou restringir os brônquios são (consulte "Usando um espirômetro"). Se os seus brônquios estão abertas, o ar de seus pulmões pode fluir para fora rapidamente quando você expira. Se os tubos são estreitadas por causa da constrição asmático, ar sai de seus pulmões mais lentamente.
Usando um espirômetro
A espirometria é um dos testes utilizados para confirmar o diagnóstico de asma. Você exalar com força através de um tubo oco anexado ao espirômetro, que, em seguida, mede a sua capacidade pulmonar e ajuda o médico a determinar se suas vias aéreas estão obstruídas. |
A espirometria é indolor e leva cinco minutos ou menos para realizar. Você toma uma respiração tão profunda quanto possível, e, em seguida, você expira rapidamente e com força através de um tubo conectado ao espirômetro até que não haja mais ar para expulsar. Durante o teste, um clipe de plástico macio como um prendedor de roupa aperta suas narinas juntos para que todo o ar que sai dos pulmões vai passar por sua boca e em equipamentos de gravação do espirômetro. É preciso pelo menos seis segundos de soprando forte para esvaziar cada última gota de ar de seus pulmões. Quando você está feito e ter descansado um minuto ou dois, você repita o teste uma segunda vez, então geralmente uma terceira vez também. O melhor dos três esforços serão registrados como os resultados da espirometria.
As estampas espirômetro fora um gráfico que mostra dois valores fundamentais:
A capacidade vital forçada é o volume máximo de ar que você pode exalar com força para o espirômetro, medido em litros. Isso reflete o quão grande são seus pulmões, como elástico do tecido pulmonar é, e, possivelmente, a quantidade de ar permanece preso nos pulmões no final de uma expiração por causa de vias aéreas estreitadas.
O volume expiratório forçado num segundo (FEV1) é o volume máximo de ar exalado no primeiro segundo, descrito em litros. Esta é a melhor maneira de caracterizar a velocidade em que você pode forçar o ar para fora de seus pulmões.
Os resultados dos testes serão comparados com o intervalo normal para uma pessoa saudável de seu sexo, idade e altura. Se você tem uma capacidade vital forçada normal, mas o seu FEV1 está abaixo do normal, a combinação mostra um padrão obstrutivo, o que sugere o estreitamento das vias aéreas típico da asma. Infelizmente, a espirometria não é capaz de diferenciar asma de outras doenças que causam um padrão obstrutivo, como enfisema e bronquite crônica, bronquiectasia (um tipo de infecção permanente dos brônquios) e bronquiolite (um estreitamento das vias aéreas menores, os bronquíolos).
Se os testes respiratórios revelar um padrão obstrutivo, o seu médico provavelmente vai pedir para você tomar um medicamento de ação rápida asma enquanto você ainda está no escritório ou em testes de laboratório, e repita o teste de espirometria. O medicamento é um broncodilatador inalado que age rapidamente para relaxar os músculos que rodeiam os brônquios. Se a sua doença é devido à asma, o padrão obstrutivo deve em grande parte ou completamente desaparecer dentro de 10 a 15 minutos depois de tomar este medicamento. Ao repetir o teste, o ar irá esvaziar muito mais rápido dos pulmões do que no primeiro teste, e o valor de FEV1 deve aumentar em pelo menos 15%. Isto demonstra o estreitamento reversível das vias aéreas que é característica da asma.
Embora a espirometria em si não pode diferenciar asma de outras doenças pulmonares, é útil para confirmar um diagnóstico sugerido por outras provas. A asma é a causa mais comum de um padrão obstrutivo na espirometria em pessoas que são jovens e nunca fumaram. Além do mais, o teste também fornece uma idéia de quão grave a sua asma pode ser.
Pico de fluxo
Tão valioso como a espirometria é em ajudar avaliar a asma e outras doenças respiratórias, ele não está disponível na maioria dos consultórios médicos de cuidados primários. O custo de um espirômetro, a necessidade de suporte técnico, eo nível de conhecimento necessário para interpretar os resultados têm impedido o seu uso rotineiro na maioria das práticas médicas gerais. Você e seu médico pode decidir que é demais ou muito caro para você visitar um hospital para ter sua função pulmonar testado. Neste caso, um potencial substituto para avaliar a sua respiração é um medidor de fluxo de pico.
Um medidor de pico de fluxo é um dispositivo simples que mede a velocidade máxima a que o ar possa esvaziar de seus pulmões. O dispositivo tem um indicador que se move quando você soprar ar para ele, e uma escala de números impressos ao longo do lado para mostrar o quão longe você pode mover o indicador. A escala registra o quão rápido você pode soprar ar de seus pulmões em litros por minuto. É preciso exalar com força para apenas cerca de um segundo (menos do que em espirometria). Os resultados dependem da força do seu esforço, então você precisa para exalar o mais forte e mais rápido que puder.
Tal como acontece com FEV1, valores normais de pico de fluxo variam com a idade, altura e sexo. Seus resultados serão comparados com os valores normais de referência com base em medições feitas em pessoas saudáveis e não-fumantes. Cada vez que você é testado, você deve fazer pelo menos três esforços para alcançar o seu melhor valor. O maior dos três é considerado o pico de fluxo real.
Como um espirômetro, um medidor de pico de fluxo pode medir o quão rápido o ar sai de seus pulmões - uma indicação de quanto suas vias aéreas se estreitam. Ao contrário de espirometria, no entanto, o teste de pico de fluxo não gravar sua capacidade vital (a quantidade de ar que pode ser esvaziado de seus pulmões). Como resultado, o teste não pode distinguir as doenças tais como a asma (que reduzem o fluxo de pico devido a estreitamento dos brônquios) de doenças e doenças tais como pneumonia, ou fibrose pulmonar ou colapso (que reduzem o fluxo de pico porque os pulmões contêm menos ar para começar). O teste, portanto, não pode indicar se a sua tosse, chiado, aperto no peito ou está sendo causado por uma das alterações obstrutivas, o que significa que não é nem tão detalhada nem tão sensível como a espirometria.
Ainda, um ensaio de fluxo de pico é útil em diversas maneiras. Primeiro, um valor normal de fluxo de pico é tranquilizador: não há nenhum sinal de asma grave na época. Em segundo lugar, se o seu pico de fluxo é reduzido, o seu médico provavelmente vai pedir-lhe para tomar um broncodilatador (como na espirometria) para ver se o seu fluxo de pico aumenta depois. Se os aumentos de pico de fluxo dentro de minutos por cerca de 20%, os resultados suportam um diagnóstico de asma. Terceiro, se você já tem um diagnóstico estabelecido de asma, um valor de pico de fluxo é fácil e útil para registrar cada vez que você visitar o seu médico. Seguindo as mudanças em seus valores de pico de fluxo é uma parte importante de seu cuidado com a asma (ver "medida de pico de fluxo").
Medidores de pico de fluxo também são úteis para o diagnóstico de asma quando você teve dificuldades respiratórias, mas os sintomas não estão presentes quando você está realmente no escritório do médico. Usando um medidor de fluxo máximo em casa, você pode fazer medições de sua respiração, tanto quando você está bem e quando você está tendo sintomas respiratórios. Isso irá ajudá-lo a avaliar se esses sintomas correspondem com reduções no seu pico de fluxo. O seu médico pode prescrever uma receita para um medidor de fluxo de pico, que pode ser obtido em uma farmácia local ou a compra por e-mail (consulte "Recursos"). Os preços variam, mas geralmente você pode encontrar um medidor de fluxo máximo por 15€ a 25€.
Óxido nítrico exalado
Os médicos continuam a procurar melhores maneiras mais precisos para diagnosticar a asma. Um teste mais recente mede um marcador químico da asma - óxido nítrico - no ar expirado. Evidências demonstram que as pessoas com asma têm maiores níveis de óxido nítrico em sua respiração. Os médicos também pode usar o teste para avaliar a sua resposta ao tratamento anti-inflamatório. Um declínio na concentração de óxido nítrico exalado sugere que o tratamento pode ser a diminuição da inflamação pulmonar associada à asma.
Uma pessoa fazer o teste lenta e progressivamente exala em um tubo. Os gases na respiração passar por um analisador computadorizado, ea concentração de óxido nítrico aparece em uma tela de computador. Atualmente esse teste experimental está disponível apenas em alguns centros especializados de asma. Um nível normal de óxido nítrico exalado é inferior a 20 partes por bilhão.